הפרעות בתפקוד מיני: המדריך המלא
30% מהגברים מעל גיל 50 סובלים מהפרעה בתפקוד המיני, אולם רק מעטים פונים לעזרה. כיצד תדע האם אתה סובל מהבעיה? ואיזה טיפולים מציעים הרופאים?
מילון זה נועד לעזור למטופלים להבין את המונחים הרפואיים הקשורים בתפקוד המיני; להקל עליהם להבין את השאלות והתשובות שהם מקבלים מהצוות הרפואי; ולעזור לצוות הרפואי, לפסיכו-סקסולוגים ולמטפלים מיניים להשתמש במונחים אחידים המקובלים על כולם.
1. הגדרות התפקוד המיני
זקפה מצב בו איבר המין הזכרי מתקשח בעקבות גירוי מיני או בכל דרך אחרת (מכאנית, חזותית). באופן נורמלי, הזקפה בדרך כלל מלאה. אך במצב פתולוגי הזקפה יכולה להיות נעדרת, חלקית, ממושכת מדי או מלווה בכאבים.
חשק מיני רצון לקיים יחסי מין. אצל גברים, רמת ההורמון טסטוסטרון קובעת את החשק המיני. במצב תקין משיכה קיימת תמיד, אך הגבר שולט בה. במצב חולני גבר מרגיש מגורה תמיד, קיימת ירידה בחשק המיני או אין גירוי כלל.
אורגזמה (סיפוק מיני) תחושת סיפוק בעקבות פעילות מינית. אורגזמה יכולה להיות תקינה, משובשת, נעדרת או מלווה בכאבים.
שפיכה (פליטה) פליטת זרע קצבית בעקבות פעילות מינית ואורגזמה. השפיכה יכולה להיות תקינה, מוקדמת, מעוכבת, נעדרת או מלווה בכאבים.
זקפה ממושכת ו/או מתמדת מצב בו איבר מין זכרי נמצא בזקפה מלאה זמן ממושך או לתמיד ללא קשר לפעילות המינית. יכולות להיות: 1. זקפה ממושכת עקב איסכמיה (Low flow priapism) שמלווה בכאבים ומצריכה טיפול דחוף; 2. זקפה ממושכת לא איסכמית (High flow priapism) שאינה גורמת לכאבים, אינה מסוכנת ואינה מצריכה טיפול מיידי.
2. האנטומיה של הפין
איבר המין הזכרי מורכב מראש (עטרה) ומגוף הפין:
ראש הפין (עטרה, Glans penis) עוטף את קצות הגופים המחילתיים ומורכב מרקמת חיבור, קולגן וקצות עצבים (רצפטורים) תחושתיים. תפקידו של ראש הפין לסייע בחדירה לנרתיק, להגן על הפין ולהעביר תחושה מקצה הפין למרכז השפיכה והאורגזמה על מנת להגיעה לסיפוק מיני ולפליטת זרע.
העורלה (Foreskin) ראש הפין מכוסה ברקמת עור עדינה שתפקידה לשמור על ראש הפין מפגיעה.
גוף הפין (Penile body, shaft) מורכב משני חלקים:
שורש (root) - השורש בנוי מ-bulb ושתי רגליים crus penis. הbulb- נהפך ל-corpus spongiosum והרגליים ל-corpus cavernosum וזוג גופים מחילתיים. Corpus Cavernosum ממוקמים בחלק העליון (הדורזלי) של הפין ומורכבים מכלי דם ומשריר חלק.
גוף ספוגי (Corpus Spongiosum) - ממוקם בחלק התחתון (הוונטרלי) של הפין, ומכיל את השופכה שהיא צינור השתן והזרע. בחלקו המרוחק, הגוף הספוגי מרכיב את ראש הפין.
הגופים המחילתיים (Corpus cavernosum) - מורכבים מחללים (מחילות) של כלי הדם שדפנותיהם הן שריר חלק המצופה בשכבה דקה של תאי אנדותל (Endothel), על פניה מתרחשים תהליכים ביוכימיים רבים המשחקים תפקיד חשוב ביצירת הזקפה. קיימים קשרים בין שני גופים מחילתיים ודרכם עוברים דם ואלקטרוליטים (מלחים) המאפשרים להתחיל בתהליכי זקפה והרפיה.
מעטפת הפין (טוניקה אלבוגניה - Tunica albuginea) - שלושת הגופים עטופים במעטפת פיברוטית קשיחה המורכבת מרקמה אלסטית העשויה אלסטין וקולגנית ונקראת טוניקה. רקמה זאת ממלאת תפקיד חשוב במנגנון הזקפה.
בבסיס הפין הגופים המחילתיים מתעקלים ומרכיבים מבנה שנקרא קרורה (Crurae), הקשור לעצם האגן (Ischiopubic ramous).
ליגמנטים (רצועות): איבר המין קשור לקו האמצע של הגוף ולעצם האגן (הפוביס) באמצעות שתי רצועות שנקראות Suspensory Ligament ו-Fundiform Ligament.
כלי הדם - אספקת הדם לפין מורכבת ושונה ממערכות אחרות בגוף בגלל המבנה ההיסטולוגי (רקמתי) של הגופים המחילתיים.
מערכת הדם העורקית - הספקים הראשיים של דם לגופים המחילתיים הם: העורקים הפודנדלים (pudendal) הפנימיים משני הצדדים הם ענפים של עורקי הכסל הפנימיים - Internal iliac arteries.
העורקים הפודנדלים מתפצלים ל: העורקים הקורנוזלים (מחילתית, Cavernosal arteries) העוברים לתוך הגופים המחילתיים. העורק הדורסלי (האחורי, Dorsal penile artery) - של הפין המתחלק לעורק העמוק ולעורק השטחי. העורקים הקורנוזלים הופכים להיות חללים סינוסואידיים (Sinusoidal arteries) ומסתיימים בעורקיקים קטנים - העורקיקים ההליציאלים (Halicial arteries). מילוים של העורקים הללו גורם בשלב מסוים ליצירת הזקפה. הפעלת מוליכים (נוירוטרסמיטורים, Neurotransmitters) שונים, כמו: Nitric oxide NANC,VIP, EDRF, מתבצעת בשכבת האנדותל אשר ממלאת חלק מרכזי במנגנוני זקפה שונים. מהעורקים הדורסליים (Dorsal penile artery) - יוצאים ענפים עקיפים (Circumflex) בצורת קשתות שמחברות בין אספקת דם שטחית ובין אספקת דם עמוק. עורקים עולים (Accessory arteries) - קשירתם בזמן ניתוח כריתת ערמונית יכולה לתרום לאי ספיקה עורקית ולאין אונות. העורקים הפנו-סקרוטליים (Peno-scrotal) - מספקים דם לראש הפין ודרכו לגופים המחילתיים. מערכת הדם הוורידית ניקוז הגופים המחילתיים מתחיל בוורידים קטנים - ונולות (Venules) בחללים שנקראים חללים לקונריים (Lacunar space) ומרכיבים את הוורידים החודרים (Emissary veins) דרך מעטפת הפין ומתחברים לווריד עמוק מלפנים. בחצי המרוחק של הפין הוורידים החודרים מתנקזים לוורידים עוקפים (Circumflex veins). ורידים אחרים שקיימים מאחור הם: (Dorsal veins), ובצד התחתון בוורידים שמסביב לשופכה (Periurethral veins). בחלק המקורב הוורידים החודרים מתנקזים לוורידים המחילתייים והקרורליים (Cavernosal and Crural). הניקוז הסופי הוא דרך הווריד האחורי של הפין לרשת הוורידים שמסביב לערמונית ומשם לוורידים הפודנדליים. דם מהרקמות הנמצאות מעל הפסציה על שם Buck מתנקז לוורידים של שק האשכים (Scrotal veins), ורידי הירכיים ווריד הספנה (Saphenous veins). ניקוז הדם מראש הפין נעשה דרך הוורידים השטחיים לוורידי הספנות משני הצדדים.
.jpg?width=600&height=400)
צילום: שאטרסטוק
3. מערכת העצבים של הפין
בעצבוב הפין משתתפות כמה מערכות:
המערכת הפארה-סימפטטית (Parasympathetic) שמקורה בעצבים בין חולייתיים סקרליים (Sacral nerves 2-4S) של חוט השדרה בעצם הזנב באמצעות פלקסוס (Plexus) אגני דרך הענפים של העצבים המחילתיים העוברים באזור צוואר השלפוחית ובצידי הערמונית.
המערכת הסימפטטית ( Sympathetic) - מקורה בעצבים היוצאים מחוט השדרה בגובה 2L - 11T.
עצבוב סומטי (Somatic nerve) - יוצא מהמרווחים הבין חולייתיים בגובה האגן הקטן 2-4S של העצב הפודנדלי.
סוגי זקפה. מבחינים בין שלושה סוגי זקפה:
1. רפלקסוגנית (Reflexogenic) - תוצאה של גירוי באזור החלציים (גניטלית).
2. פסיכוגנית (Psychogenic) - הנוצרת מגירויים חזותיים, שמיעתיים או מפנטזיה מינית.
3. זקפות ליליות (Nocturnal Erections) מתרחשות בשלב השלישי של השינה במהלך תנועת גלגלי עיניים מהירה(REM sleep) והן זקפות תת-הכרתיות.
הורמונים המשתתפים במנגנוני הזקפה
טסטוסטרון (Testosterone) - הורמון מין חיוני להתפתחות ולשמירה על האופי הגברי. תפקידיו הם: שמירה על החשק המיני, ייצור זרע, הגדלת מסת שריר, שימור מצב רוח ואנרגיה, גירוי התפתחות הפין והאשכים, קביעת כמות השיער על הפנים והערווה, וקביעת עומק הקול. גבר מייצר טסטוסטרון באשכים וגם באדרנל (גם האישה מייצרת טסטוסטרון בכמויות קטנות בשחלות). 7% מהגברים בגיל 40-60 סובלים מחסר של טסטוסטרון כללי ((TT לעומת 20% מהגברים בגיל 80-60. אדם צעיר מפריש 4 עד 8 מ"ג טסטוסטרון ביום.
הערכים הנורמליים המקובלים של טסטוסטרון הם: 10 עד 30 nmol/L (ננו-מול בליטר). חסר חלקי של טסטוסטרון באדם בוגר נקרא: (PADAM - Partial androgen deficiency of the aging male)
חסר טסטוסטרון ראשוני - חוסר תפקוד האשכים; חסר טסטוסטרון משני - חוסר תפקוד של ההיפותלמוס או ההיפופיזה.
הסיבות לחסר טסטוסטרון: גיל מתקדם, טראומה באשכים, השמנה.
מחלות הגורמות לשינויים באיזון ההורמונלי הן: מצבי חסר או עודף בהורמונים, מחלות כליה ודיאליזה, מחלות כבד ואלכוהוליזם, איידס, הקרנות, כימותרפיה, סינדרום קלינפלטר (xxy ששכיחותו 1 מתוך 500 לידות) סינדרום קלמן (כשל של הפרשת GnRH, ששכיחותו 1 מתוך 7,500 לידות). חלק מהתרופות גורמות לדיכוי הורמוני המין.
ירידה ברמות הטסטוסטרון עם הגיל נגרמת בגלל: תפקוד לקוי של תאי לאידיין (Leydig cell) באשך אשר אחראים על ייצור הטסטוסטרון, ותפקוד ירוד של בלוטת האדרנל (בלוטה אשר מייצרת טסטוסטרון).
הסימפטומים של ירידה בטסטוסטרון הם: ירידה במסת שריר, ירידה בחוזק השרירים, ירידה בבנייה (סינתזה) של חלבוני שריר, ירידה בתפקוד המיני, ירידה בחשק המיני, ירידה בסיבולת לב ריאה, ירידה במסת עצם, עלייה במסת השומן, שינוי בפיזור השומן וריכוזו סביב הבטן (הכרס), עלייה ברמות כולסטרול LDL.
סיבה אחרת להפרעה בזקפה מבחינה הורמונלית קשורה לרמה גבוהה של ההורמון פרולקטין (Prolactin) שמיוצר ביותרת המוח (Hypothalamus), ביותרת הכליה ובכמות קטנה גם בחלקים אחרים בגוף. רמה גבוהה מצביעה על אפשרות להתפתחות גידול ביתר המוח (Prolactinoma), אי ספיקה כלייתית או כבדית. גם אצל חולים המטופלים בכימותרפיה נמצאת לעתים רמה גבוהה של פרולקטין הפוגעת ביכולת להגיע לזקפה.
4. הפיזיולוגיה של הזקפה
הופעת הזקפה - תהליך הופעת הזקפה מבוסס על שילוב ותזמון מנגנונים פסיכולוגיים, נוירולוגיים, הורמונליים, מערכת כלי הדם, גירוי החושים (ראייה, ריח ועוד), גירוי מחשבתי (פנטזיה וכדומה) וגירוי מכני ישיר של הפין ועוד תהליכים רבים.
פעילות מינית - הפעילות המינית נמשכת באופן נורמלי כל החיים, אולם התגובות והתהליכים נעשים בהדרגה איטיים יותר. ככל שאדם מבוגר יותר הוא נזקק לעיתים קרובות יותר לפנטזיה או לגירוי מכני על מנת להגיע לזקפה. עוצמת הזקפות יכולה להתחזק ולהיחלש לסירוגין, וההגעה לסיפוק מיני אורכת זמן רב יותר. גם מרווח הזמן הנדרש בין זקפה אחת לבאה אחריה גדל ככל שעולה הגיל.
יצירת זקפה (Erection) - בעקבות גירוי מיני ובהשפעה עצבית ההתנגדות הפריפרית נחלשת ומתחילה פעילות של מערכת פארה-סימפתטית (Parasympathetic), דבר הגורם להרפיית השריר החלק בחללים הסינוסואידליים ובעורקיקים הסופיים. בעקבות זאת עולה זרימת הדם בעורקים הפודנדליים בערך פי 3 עד 7, דבר שמעלה את לחץ הדם בתוך הגופים המחילתיים. הגדלת הנפח והלחץ בחללים המחילתיים גורמת ללחץ מכני על הוורידים כנגד מעטפת הפין - Tunica albuginea ולחסימה של זרימת הדם מהפין, מה שמביא לזקפה וקשיחות מלאה.
שינויים מקומיים בתא אנדותליאלי (Endothelium) - ברמת התאים המצפים את כלי הדם בגופים המחילתיים מתרחשים תהליכים פיסיולוגים, ביוכימיים ואנזימטיים מורכבים שפעילותם המשותפת גורמת ליצירת זקפה.
בתגובה לגירוי מיני יש הפעלה של:
מערכת פרוסטגלנדינים (פרוסטגלנדין 1E Prostaglandin E1) - הפועלת דרך חלבון G על דופן כלי הדם וגורמת להרפייתה.
מערכת (NO Nitric Oxide) - האצטילכולין בקצה העצבים גורם להפרשה והפעלה של מערכת NO דרך הפעלת אנזים גואנילין ציקלזה (Guanylyne Cyclase). הדבר תורם ליצירת אנזים Cyclic adenosine monophosphate (cAMP) ו (cGMP) Cyclic guanosine monophosphate. האחרון גורם להרפיית השריר החלק בתוך הגופים המחילתיים ותורם ליצירת זקפה. כתוצאה מכך זרימת הדם לעורקי הפין גוברת. הגברת הדם הזו מביאה למילוי הגופים המחילתיים, הגורם מצדו לחסימת הניקוז הוורידי ולהופעת הזקפה.
בנוסף, חילופי מלחים (אלקרוליטים) חשובים כמו סידן, נתרן וקליום דרך מערכת הגשרים והשערים הקיימים על פני התא גורמים להפעלה המשולבת כל המערכות ועל ידי כך לזקפה.
נסיגת הזקפה - עם תום הפעילות המינית (חדירה, אורגזמה ושפיכה), דרך המערכת הסימפתטית מופעלים מנגנונים הגורמים לשחרור הלחץ על המערכת הוורידית, השרירים וכלי הדם המחילתיים. כך, איבר המין עובר שינויים בסדר הפוך לתהליך הזקפה עד להרפייתו המלאה. במצב הרפיה הפין, השרירים וכלי הדם הסינוסואידליים בגופים המחילתיים נמצאים במצב מכווץ, לכן כמות הדם הזורמת בעורקים קטנה יחסית (כ- 2-8 מיליליטר לדקה).
5. הפרעות בזקפה
אין-אונות מצב בו גבר אינו יכול להגיע לזקפה מספקת לחדירה, מאבד את זקפתו לפני, במהלך או אחרי חדירה, ואינו מצליח להגיע או להביא את הפרטנר המיני לסיפוק מיני.
הסיבות להפרעה בזקפה - יכולות להיות גופניות, נפשיות או שילוב ביניהן.
בעיה זו קשה לגבר הסובל ממנה ולבת זוגו, יכולה לשבש את המערכת הבין זוגית, לגרום לתסכולים ומתחים ובמקרים רבים גם לפירוק הזוגיות. ההפרעות בזקפה ובמרכיבים אחרים של התפקוד המיני יכולות להשפיע גם על יכולתו של אדם לתפקד בסביבה הקרובה, במקום העבודה ובחברה.
הפרעות חולפות - במהלך חייו, כל גבר מתנסה באירועים בודדים בהם אינו יכול להגיע לזקפה. אירועים אלה מסתיימים בדרך כלל כאשר חולפת הסיבה שגרמה להם (מתח, עייפות ועוד). אצל רבים מהגברים הופכת ההפרעה לבעיה מתמשכת הדורשת בירור וטיפול.
שכיחות ההפרעה בזקפה - הפרעה בתפקוד המיני היא תופעה שכיחה ביותר באוכלוסיית הגברים מעל גיל 50. עד 30% מהגברים בגיל זה סובלים מהפרעות בזקפה מסיבות שונות. שכיחות התופעה הולכת וגדלה עם הגיל ומגיעה לכ-60% מעל גיל 70. הפרעות אלו אינן נדירות גם בגברים צעירים ופוגעות בכ-10%-15% מהגברים מתחת לגיל 40.
שכיחות ההפרעה בזקפה בישראל - ההערכה היא כי בישראל נוספים כל שנה כ-70,000 גברים הסובלים מהפרעות בזקפה, אך רק 10% מהם פונים לעזרה.
משך הזמן עד הפנייה לבירור מעריכים כי לגבר לוקח כשנתיים להודות בכך שיש לו הפרעה ועוד שנתיים עד שהוא פונה לבירור ולטיפול.
6. סיבות להפרעות בזקפה
סיבות נפשיות:
דיכאון - מביא להקטנת הדחף המיני. לפני מתן טיפול הממוקד בהפרעה בזקפה יש לטפל בדיכאון עצמו.
מתח וחרדה - מכל סיבה שהיא, כולל מידע מוטעה לגבי מיניות. טיפול בסיבות שהביאו להיווצרות המתח והחרדה מסייע בדרך כלל לטיפול בהפרעה עצמה.
חרדת ביצוע - החשש מפני כישלון בתפקוד המיני עלול להפוך לחרדה משתקת ולפגוע בזקפה. הדבר שכיח יותר בצעירים, אך עלול להופיע גם במבוגרים לאחר כישלון חד פעמי בקיום יחסי מין.
מתחים ביחסים בין בני הזוג הם אחת הסיבות העיקריות להפרעות זקפה. פרטנר מיני שלא תומך, לא מעוניין בקשרים מיניים, לא משתף פעולה, לא מעודד ולא מתחשב בצרכים המיניים של זולתו יכול לפגוע בזקפה.
מידע מוטעה וציפיות מוגזמות בנוגע לתפקוד המיני תורמים רבות ליצירת הפרעות בזקפה. כאשר יחסי המין אינם מתרחשים באווירה רגועה, הדבר פוגע באיכותם ויכול להביא להפרעות בזקפה ואף להחריפן.
סיבות גופניות:
סוכרת - היא הסיבה השכיחה ביותר להפרעות בזקפה ומהווה סיבה עיקרית ביותר מ-50% מהחולים. הסוכרת פוגעת בזקפה הן עקב פגיעה בעצבים והן על ידי פגיעה בזרימת הדם לפין. חולי סוכרת סובלים מהפרעות בזקפה מוקדם יותר משאר האוכלוסייה. הפרעות בזקפה מופיעות כ-5-8 שנים לאחר התחלת המחלה. סוג המחלה פוגע בצורה שונה באוכלוסיות שונות. חולים הסובלים מסוכרת נעורים חשופים למחלה באחוזים גבוהים יותר מאלה שסובלים מסוכרת מבוגרים (סוג II). אצל חולים עם סוכרת נעורים וחולים המטופלים באינסולין חומרת הפגיעה במנגנון הזקפה קשה יותר.
הפרעות בזרימת הדם - אחת הסיבות הנפוצות ביותר להפרעה בזקפה. שכיחו?ת ההפרעות בזקפה על רקע זה מגיעה לכ-30%. השכיחות עולה בצורה משמעותית ביותר כאשר מדובר באנשים הסובלים גם מסוכרת. מחלות אחרות הגורמות לפגיעה בזרימת הדם העורקית הן: טרשת עורקים, יתר לחץ דם, רמת שומנים גבוהה בגוף, חבלה באזור האגן או בפרינאום, עישון וניתוחים באגן. את הפרעות הזקפה הווסקולריות (בזרימת הדם) ניתן לחלק לעורקית, ורידית ומשולבת.
הפרעות זקפה מחסימה בזרימת הדם העורקית -חולים הסובלים מהפרעות בזרימת הדם העורקית מסוגלים להגיע לזקפה חלקית בלבד או שנדרשים להם זמן ומאמץ רבים להגיע לזקפה מלאה.
הפרעה בזקפה עקב בריחת הדם הוורידית-חולים המסוגלים להגיע לזקפה מלאה או כמעט מלאה, אך מאבדים את זקפתם לפני או זמן קצר אחרי חדירה וגינאלית הם החולים הסובלים מהפרעה בזרימת הדם הוורידית. הסיבות העיקריות להפרעות בזרימת דם ורידית הינן: פגיעה במעטפת הפין (Tunica Albuginea), ורידים מרובים ורחבים, החלפת השריר המחילתי על ידי רקמה פיברוטית, מחלות מקומיות כמו שבר של הפין, מחלת Peyronies ועוד.
הפרעה בזקפה עקב פגיעה משולבת (ורידית ועורקית) - שילוב של הפרעה בזרימת הדם העורקי והוורידי בו זמנית יכול לגרום להפרעה בתפקוד המיני. החולים אינם מצליחים להגיע לזקפה וקשיחות מלאה, ומאבדים את זקפתם עוד לפני החדירה או מיד לאחריה.
הפרעות עקב פגיעה במערכת העצבים - זקפה יכולה להתרחש רק כאשר מערכת עצבים תקינה מפעילה אותה החל מהמוח דרך עמוד השדרה ועד לעצבים הקטנים המובילים לאיבר המין. הבקרה של הזקפה מתרחשת במוח דרך המרכזים האוטונומיים בגזע המוח ובחוט השדרה ודרך העצבים האוטונומיים הפריפריים לפין. עם הגורמים הפוגעים במערכת העצבים נמנים: סוכרת, אירוע מוחי, מחלות מערכת העצבים המרכזית, פגיעות בעמוד השדרה, פציעות וניתוחים באגן, סמים ואלכוהוליזם. כל פגיעה באחת או יותר מהמערכות הללו עלולה לפגוע בזקפה.
תרופות - בכ-25% מהמקרים הסיבה להפרעות בזקפה היא נטילת תרופות שונות. הפגיעה יכולה להיות זמנית או קבועה, בכל אוכלוסיית גיל ועקב כל קבוצת תרופות. תרופות היכולות לפגוע בזקפה הן: תרופות ליתר לחץ דם, תרופות למחלות לב, תרופות להרגעה ותרופות נגד דיכאון, משתנים שונים, תרופות נגד חומציות גבוהה במערכת עיכול, תרופות להרזיה ועוד. אלכוהול, ניקוטין וסמים נחשבים לגורמים נוספים בקבוצה זו. הפסקת תרופות שגורמות להפרעות בזקפה והחלפתן יכולות לעתים להחזיר את המצב לקדמותו, אך לפני כל שינוי בנטילת התרופות יש להתייעץ עם הרופא המטפל.
ניתוחים באגן - ניתוחים רבים שמתבצעים באגן הקטן יכולים לפגוע במנגנוני הזקפה. הניתוחים שיכולים להסתיים בפגיעה במנגנוני הזקפה הם כריתת חלחולת, כריתת ערמונית רדיקלית עקב ממאירות בבלוטה או כריתת ערמונית עקב הגדלה שפירה, כריתת שלפוחית, ניתוחים בכלי דם גדולים באגן, ניתוחים בעצמות האגן (לדוגמה כריתת עצם הכסל - סקרום). הפגיעות במנגנוני זקפה בניתוחי האגן יכולות להתרחש עקב פגיעה בעצבוב, בכלי דם או בשילוב של שניהם. השכיחות משתנה לפי סוג הניתוח והגורמים לפגיעות. באותם מצבים שבהם ניתן לבצע ניתוח משמר עצבים, אפשר לשמור על מנגנון זקפה תקינה בכ-70% מהמנותחים.
חבלות באגן - הפרעות בזקפה עקב פגיעות באזור האגן והחלציים הן כ-10% מכל הפגיעות בזקפה. תאונות דרכים, נפילות מגבהים ופציעות מכלי נשק עלולות לפגוע במערכת העצבים וכלי הדם, וכך גם להפריע לזקפה.
שינויים הורמונליים - פעולתה התקינה של מערכת המין תלויה בהורמון המין טסטוסטרון. טיפולים הורמונליים בזריקות, מדבקות, משחות ובאמצעות שינוי הרגלי חיים (ירידה במשקל) יכולים לשפר את רמת ההורמונים ולהחזיר לגברים את החשק המיני.
מחלות ממאירות וטיפולים אונקולוגיים - בנוסף לפגיעה הפסיכולוגית הקשה שגורמות מחלות ממאירות, הטיפולים האונקולוגיים כמו הקרנה וכימותרפיה גורמים להפרעות קשות בזקפה. נכות שנשארת אחרי טיפולים להסרת גידול, מגבלות בניידות וביצוע פעולות פשוטות, התקנים שונים (מקל הליכה, תותבים שונים, סטומה) - כולם יכולים להקשות על החולה לקיים יחסי מין תקינים.
מחלות כרוניות - מחלות קשות וממושכות המשפיעות על מצבו הגופני הכללי של החולה גורמות לעיתים קרובות להפרעות בזקפה. מדובר בדרך כלל במחלות ממאירות, אי-ספיקת לב, מחלות כרוניות של הכבד, הריאות והכליות, זיהומים קשים ועוד.
תסמונת מטבולית או תסמונת X - תסמונת זו מאחדת כמה מחלות והרגלים ששילובם פוגע קשות בזקפה של יותר מ-60% מהגברים הסובלים מיותר משלושה סימפטומים של התסמונות. הוכח כי בעקבות טיפול בתסמונת מטבולית ניתן לשפר את התפקוד המיני של חלק גדול מהמטופלים.
לפי ארגון הקרדיולוגים האמריקאי (AHA), התסמינים העיקריים לבעיה זו הם:
רוחב מותניים בגברים: מעל 102 ס"מ.
רמות טריגליצרידים בשיעור של 150 מ"ג/דציליטר או יותר.
רמות הכולסטרול הטוב (HDL) בגברים מתחת ל-40 מ"ג/דציליטר.
לחץ דם מעל 130/85 או שימוש באחת התרופות להורדת לחץ דם.
רמות גלוקוז בצום מעל 100 מ"ג/דציליטר או שימוש בתרופות להורדת סוכר.

צילום: שאטרסטוק
7. בירור הפרעות בזקפה
סיפור המחלה (אנמנזה) זהו מרכיב חשוב ביותר בקביעת האבחנה של הפרעות זקפה, בקביעת סוג ההפרעה (נפשית או גופנית) ובקביעת הגורם האטיולוגי. לנטילת האנמנזה מיוחס ערך של עד 80% בקביעת האבחנה. מפגש עם שני בני הזוג תורם רבות להבנת מהות הבעיה, ולקביעת מדיניות בירור ודרכי טיפול מוסכמות על שני בני הזוג. פעמים רבות גברים שפונים למרפאה מייחסים הפרעות בחימוד, שפיכה, סיפוק ועוד להפרעות זקפה, ויש צורך להבהיר את מהות ההפרעה. נתונים חשובים נוספים הם: זמן הופעת ההפרעה, צורת הופעתה והקשר למקום, בת זוג, מחלות או התרחשויות אחרות. כך למשל, ההתייחסות להפרעה מתמשכת בזקפה שהופיעה בעקבות כישלון בהתנסות מינית ראשונה, שונה מזו של הפרעה שהופיעה בעקבות אוטם בשריר הלב, על אף שבשני המקרים הגורם הוא פסיכולוגי.
בדיקה גופנית - בבדיקה הגופנית הכללית מושם דגש על כמה בדיקות חשובות: נוכחות או העדר של סימני מין משניים כמו הגדלת שדיים (גינקומסטיה) וש?יעור, דפקים היקפיים וסימנים משניים למחלות כלי דם, ובדיקת אשכים. בדיקה מדוקדקת של הפין יכולה לתרום רבות לבירור סיבת הפרעות הזקפה, ויכולה לעזור בתכנון הטיפול. שינויים בעור הפין, הצטלקויות, עקמת הפין עם או בלי היפוספדיה, הסתיידויות בפין או מחלת Peyronie ניתנים לגילוי בבדיקה ידנית פשוטה. בדיקה רקטלית (בדיקה ידנית דרך פי הטבעת) מהווה חלק בלתי נפרד של בדיקת החולה, וכוללת הערכת טונוס אנאלי, מצב הערמונית ורפלקס בולבו-קברנוזלי. את הבדיקה יש להשלים על ידי בדיקה נוירולוגית של תחושה, הפרעות מוטוריות וחסר נוירולוגי מרכזי.
שאלונים לבדיקת התפקוד המיני בשנים האחרונות נכנסו לשימוש שאלונים רבים שמסוגלים לאבחן בצורה אמינה הפרעות שונות בתפקוד המיני. בחלק מהמקרים ניתן להסתפק בשאלונים לקביעת האבחנה, למדידת תוצאות הטיפול ולמעקב אחרי השינויים במצבם של המטופלים. השאלונים הנמצאים בשימוש הנפוץ ביותר הם:
שאלון בינלאומי של התפקוד המיני (IIEF - International Index of Erectile Function) שאלון של 15 שאלות הבודק חמישה פרמטרים (Domains) של הזקפה במהלך החודש האחרון: מנגנון זקפה, שביעות רצון מזקפה, תפקוד אורגזמי, חשק מיני ושביעות רצון כללית מיחסי מין.
1. ב-4 השבועות האחרונים, באיזו תכיפות היית מסוגל להגיע לזקפה במהלך הפעילות המינית?
0 לא הייתה פעילות מינית
5 כמעט תמיד/תמיד
4 מרבית הפעמים (הרבה יותר ממחצית הפעמים)
3 לפעמים (בכמחצית הפעמים)
2 פעמים ספורות (הרבה פחות מאשר מחצית הפעמים)
1 כמעט אף פעם/ אף פעם
2. ב-4 השבועות האחרונים, כאשר היו לך זקפות כתוצאה מגירוי מיני, באיזו תכיפות הזקפות שלך היו קשות מספיק כדי לאפשר חדירה?
0 לא הייתה פעילות מינית
5 כמעט תמיד/תמיד
4 מרבית הפעמים (הרבה יותר ממחצית הפעמים)
3 לפעמים (בכמחצית הפעמים)
2 פעמים ספורות (הרבה פחות מאשר מחצית הפעמים)
1 כמעט אף פעם/ אף פעם
3. ב-4 השבועות האחרונים, כאשר ניסית לקיים יחסים, באיזו תכיפות היית מסוגל לחדור לבת זוגתך?
0 לא הייתה פעילות מינית
5 כמעט תמיד/תמיד
4 מרבית הפעמים (הרבה יותר ממחצית הפעמים)
3 לפעמים (בכמחצית הפעמים)
2 פעמים ספורות (הרבה פחות מאשר מחצית הפעמים)
1 כמעט אף פעם/ אף פעם
4. ב-4 השבועות האחרונים, במהלך קיום יחסים, באיזו תכיפות היית מסוגל לשמור על זקפה לאחר החדירה?
0 לא ניסיתי לקיים יחסים
5 כמעט תמיד/תמיד
4 מרבית הפעמים (הרבה יותר ממחצית הפעמים)
3 לפעמים (בכמחצית הפעמים)
2 פעמים ספורות (הרבה פחות מאשר מחצית הפעמים)
1 כמעט אף פעם/ אף פעם
5. ב-4 השבועות האחרונים, במהלך קיום יחסים, עד כמה קשה היה לך לשמור על זקפה עד להשלמת יחסי המין?
0 לא ניסיתי לקיים יחסים
5 לא קשה
4 קשה במקצת
3 קשה
2 קשה מאוד
1 קשה במיוחד
6. ב-4 השבועות האחרונים, כמה פעמים ניסית לקיים יחסי מין?
0 לא ניסיתי
5 אחת עשרה פעמים ויותר
4 שבע עד עשר פעמים
3 חמש עד שש פעמים
2 שלוש עד ארבע פעמים
1 פעם עד פעמיים
7. ב-4 השבועות האחרונים, כאשר ניסית לקיים יחסי מין, באיזו תכיפות היו היחסים מספקים עבורך?
0 לא ניסיתי לקיים יחסים
5 כמעט תמיד/תמיד
4 מרבית הפעמים (הרבה יותר ממחצית הפעמים)
3 לפעמים (בכמחצית הפעמים)
2 פעמים ספורות (הרבה פחות מאשר מחצית הפעמים)
1 כמעט אף פעם/ אף פעם
8. ב-4 השבועות האחרונים, עד כמה נהנית מיחסי המין?
0 לא היו יחסי מין
5 הנאה רבה ביותר
4 הנאה רבה
3 מהנה למדי
2 לא מאוד מהנה
1 לא היתה הנאה
9. ב-4 השבועות האחרונים, כאשר היה לך גירוי מיני או קיימת יחסי מין, כמה פעמים היתה לך שפיכה (פליטה)?
0 לא היו גירויים מיניים או יחסי מין
5 כמעט תמיד/תמיד
4 מרבית הפעמים (הרבה יותר ממחצית הפעמים)
3 לפעמים (בכמחצית הפעמים)
2 פעמים ספורות (הרבה פחות מאשר מחצית הפעמים)
1 כמעט אף פעם/ אף פעם
10. ב-4 השבועות האחרונים, כאשר היה לך גירוי מיני או קיימת יחסי מין, באיזו תכיפות הייתה לך תחושת אורגזמה (עם וללא שפיכה)?
0 לא היו גירויים מיניים או יחסי מין
5 כמעט תמיד/תמיד
4 מרבית הפעמים (הרבה יותר ממחצית הפעמים)
3 לפעמים (בכמחצית הפעמים)
2 פעמים ספורות (הרבה פחות מאשר מחצית הפעמים)
1 כמעט אף פעם/ אף פעם
11. ב-4 השבועות האחרונים, כמה פעמים חשת תשוקה מינית?
5 כמעט תמיד/תמיד
4 מרבית הפעמים (הרבה יותר ממחצית הפעמים)
3 לפעמים (בכמחצית הפעמים)
2 פעמים ספורות (הרבה פחות מאשר מחצית הפעמים)
1 כמעט אף פעם/ אף פעם
12. ב-4 השבועות האחרונים, איך היית מדרג את רמת התשוקה המינית שלך?
5 גבוהה מאוד
4 גבוהה
3 מתונה
2 נמוכה
1 נמוכה מאוד עד אפסית
13. ב-4 השבועות האחרונים, עד כמה היית מרוצה מחיי המין שלך באופן כללי?
5 מאוד מרוצה
4 מרוצה במידה בינונית
3 מרוצה ולא מרוצה במידה שווה
2 לא כל כך מרוצה
1 לא מרוצה כלל
14. ב-4 השבועות האחרונים, עד כמה היית מרוצה מיחסי המין שלך עם בת/בן הזוג?
5 מאוד מרוצה
4 מרוצה במידה בינונית
3 מרוצה ולא מרוצה במידה שווה
2 לא כל כך מרוצה
1 לא מרוצה כלל
15. ב-4 השבועות האחרונים, כיצד היית מדרג את תחושת הביטחון שלך שתוכל להגיע לזקפה ולשמור עליה?
5 גבוהה מאוד
4 גבוהה
3 מתונה
2 נמוכה
1 נמוכה מאוד עד אפסית
כעת עליך לסכם את הנקודות:
מעל 25 - הזקפה שלך תקינה
20-24 - יש לך הפרעה קלה בזקפה וכדאי לך להיוועץ ברופא לגבי תרופה לזקפה או טיפולים אחרים
16-19 - יש לך הפרעה בינונית בזקפה ועליך להיוועץ ברופא לגבי תרופה לזקפה או טיפולים אחרים
15 ומטה - יש לך הפרעה קשה בזקפה ועליך להיוועץ ברופא לגבי תרופה לזקפה או טיפולים אחרים
אזהרה: באנשים עד גיל 55, הפרעה בזקפה עשויה לנבא מחלת לב; אם הניקוד שלך 24 ומטה, עלייך לפנות לרופא המשפחה ולהיוועץ בו לגבי בדיקות למחלת לב.
סקאלה למדידת איכות הזקפה (Erection Hardness Scale - EHS) - בודקת כיצד המטופל מדרג את איכות (דרגת קושי) הזקפה שלו.
1. גדל אך לא מתקשה
2. קשה אך לא מספיק קשה לחדירה
3. קשה מספיק לחדירה (אך לא קשה לגמרי)
4. קשה מספיק לחדירה
5. קשה לגמרי אך לא לשביעות רצוני
6. קשה לגמרי לשביעות רצוני
סקאלה למידת הנוקשות של איבר המין (Rigid Score Questionnaire - RS)
סמן את מידת נוקשות איבר המין בזמן יחסי המין בחודש האחרון:
0. ללא שינוי (ללא זקפה)
1. איבר המין גדול יותר אך אינו נוקשה
2. איבר המין נוקשה, אך אינו נוקשה דיו לחדירה
3. איבר המין נוקשה דיו לחדירה, אך לא לגמרי נוקשה
4. איבר המין בנוקשות מלאה
שאלון איכות הזקפה (Quality of Erection Questionnaire - QEQ) - השאלון מתייחס לאיכות הזקפה בחודש האחרון.
1) היתה לך זקפה חזקה מספיק לחדירה:
5 כמעט תמיד או תמיד
4 יותר ממחצית הפעמים
3 בערך חצי מהפעמים
2 פחות ממחצית הפעמים
1 כמעט אף פעם או אף פעם
2) היכולת שלך לשמור על זקפה מלאה לאורך קיום יחסי המין היתה:
5 משביעת רצון מאוד
4 די משביעת רצון
3 לא טובה ולא גרועה
2 די לא משביעת רצון
1 מאוד לא משביעת רצון
3) אורך הזמן (מאז שהתחלת בפעילות מינית) עד שהזקפה היתה חזקה ומספיקה לחדירה היה:
5 משביע רצון מאוד
4 די משביע רצון
3 לא טוב ולא גרוע
2 די לא משביע רצון
1 מאוד לא משביע רצון
4) הזמן שיכולת לשמור על זקפה לאורך הפעילות המינית היה:
5 משביע רצון מאוד
4 די משביע רצון
3 לא ארוך ולא קצר
2 די לא משביעת רצון
1 מאוד לא משביעת רצון
5) חוזק הזקפה היה:
5 משביע רצון מאוד
4 די משביע רצון
3 לא טוב ולא גרוע
2 די לא משביע רצון
1 מאוד לא משביע רצון
6) תחושתך הכללית מיחסי המין:
5 שביעות רצון מלאה
4 שביעות רצון סבירה
3 לא טובה ולא גרועה
2 די לא משביעת רצון
1 מאוד לא משביעת רצון
שאלון הערכה עצמית ומערכות יחסים (Self Esteem and Relationship Questionnaire - SEAR)
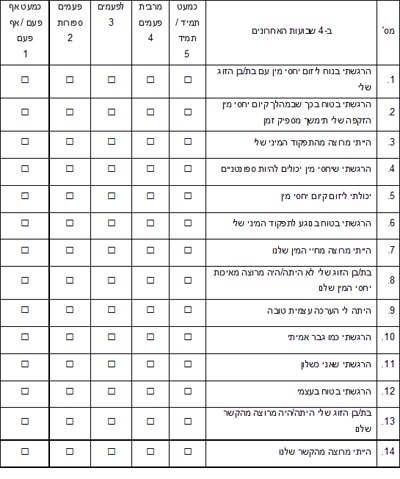
שאלון פרופיל מפגש המיני (Sexual Encounter Profile (SEP) Questionnaire: (Yes=1, No=0
1. האם הצלחת להגיע למידה כלשהי של זקפה (הגדלה כלשהי של איבר המין)?
2. האם הצלחת להחדיר את איבר המין שלך לנרתיק של שותפתך למיטה?
3. האם משך הזקפה שלך היה ארוך דיו כדי שתוכל לקיים יחסי מין בהצלחה?
4. האם היית מרוצה ממידת קשיות הזקפה שלך?
5. האם היית מרוצה מהמפגש המיני הנוכחי?
בדיקות מעבדה והדמיה - בדיקות מעבדה בסיסיות: ספירת דם, סוכר, שומנים בדם ותפקודי כליות מבצעים בכל החולים. אם קיים צורך בהמשך בירור פסיכולוגי או אנדוקרינולוגי ובטיפול מורכב יותר, מומלץ שהדבר ייעשה תוך שיתוף פעולה בין-תחומי הדוק.
בדיקות אנדוקריניות - לבירור הורמונלי מלא זקוקים רק 2%-5% מהחולים. הדעה המקובלת היא כי ניתן להסתפק בבדיקת טסטוסטרון כללי (Total Testosterone) וטסטוסטרון פעיל ביולוגית (Bioavailable) או טסטוסטרון חופשי (Free Testosterone). בדיקת Prolactin, שהוא הורמון שכאשר רמתו גבוהה הוא פוגע בזקפה, מתבצעת לפי שיקול הרופא. אם תוצאות בדיקות הטסטוסטרון והפרולקטין הן פתולוגיות או אם קיים חשד קליני להפרעה הורמונלית, נערכות בדיקות נוספות ל-Follicle-stimulating- (FSH) hormone, Leutinizing hormone (LH) ו-Thyroid-stimulating- (TSH) hormone, ובהתאם לממצאים מופנים החולים לאנדוקרינולוג.
ניטור זקפה לילית - NPT/Rigiscan - ניטור זקפה לילית היא בדיקה מקובלת בחולים עם הפרעות בזקפה שביכולתה לתרום לאבחנה בין הפרעות על רקע אורגני ונפשי. קיימים חילוקי דעות לגבי הצורך לבצעה באופן שגרתי. הדבר קשור לחוסר הסכמה בקשר לפירוש תוצאות הבדיקה וכן לגבי השיטה האמינה והטובה יותר. רבים תומכים בניטור זקפות לילה באמצעות מכשיר Rigiscan המתעד את מועדי הזקפות בזמן השינה, את השינויים בהיקף הפין ואת עוצמת קשיחות הזקפה באמצעות טבעות לחץ בבסיס הפין ובקצהו. המכשיר המוצמד לרגלו של הגבר הישן ועורך רישום מדי שלוש דקות. המידע נאגר ומפוענח מאוחר יותר. יתרונו של ה- Rigiscan הוא באפשרות לבצע את הבדיקה בביתו של הנבדק, עובדה המגבירה את אמינות הבדיקה ומוזילה את עלותה. השיטה המקובלת יותר בעבר היתה Nocturnal Penile Tumescence (NPT) הנערכת במעבדות שינה כאשר הנבדק מחובר לחיישנים שעוקבים אחרי עומק השינה, הנשימות ותנועות גלגלי העיניים. החיישנים רושמים פעילות מוחית ומנטרים את הזקפות שמתרחשות בזמן השינה.
גירוי מיני ויזואלי - (Visual Sexual Stimulation - VSS) - הערכת תגובת החולה לגירוי מיני ויזואלי לאחר הזרקת תרופות שונות לתוך גופים מחילתיים היא בדיקה זולה המהווה כלי אבחנתי חשוב. הבדיקה נערכת בחולים בהם נדרש בירור מעמיק יותר של סיבת ההפרעה ובחולים העומדים לקראת טיפול בהזרקות לגופים המחילתיים, כדי להתאים את מינון התרופה המוזרקת בתנאים הקרובים לסיטואציה האמיתית.
הדמיה על-קולית דינמית - (Dynamic Color Duplex Doppler - DCDD) - הדמיה זו היא אמצעי לבדיקת המערכת העורקית והוורידית של הפין. הבדיקה נערכת בשני מצבים: כשהפין רפוי וכשהפין בזקפה מלאכותית המושגת בעזרת הזרקה. זרימת דם עורקית מקסימלית (Peak Systolic Velocity) מעל 30 ס"מ לשנייה נחשבת תקינה ומאפשרת לשלול חסימה עורקית. כאשר זרימת הדם הסופית (End diastolic) או אינדקס ההתנגדות הוורידית (Resistivity Index) הם מעל 5 ס"מ לשנייה, מקובל לחשוד בבריחת דם ורידי. הגדלת קוטר העורק הנבדק פי שניים ויותר לאחר הופעת זקפה מעידה על תקינות כלי הדם.
מדידת לחצים והדמיית הגופים המחילתיים - DICC Cavernosometry and Cavernosography Dynamic Infusion -מדידת לחץ ישירה בתוך הגופים המחילתיים והדגמת המערכת הוורידית הן בדיקות איכותיות לבירור מדויק של מיקום הדליפה הוורידית והיקפה. הבדיקה נחוצה במיעוט מבוטל של הפונים לבירור. אלה הם חולים צעירים ללא מחלות נלוות, שלגביהם נשללה אפשרות של הפרעה בזרימת דם עורקית בבדיקות לא פולשניות, ואשר מועמדים לניתוח תיקון וסקולרי. הבדיקה מתבצעת באמצעות החדרת מחטים לגופים המחילתיים דרכם מוזרמת תרופה הגורמת לזקפה מלאכותית. חומר ניגודי מוזלף לביצוע צילומים ונמדדים הלחצים בתוך הגופים. הבדיקה מוגדרת כתקינה כאשר הלחץ בגופים המחילתיים נשמר למשך 10 דקות לפחות מעל 90 מ"מ כספית, וכאשר הזלפת חומר הניגוד אינה מראה מילוי של המערכת הוורידית מחוץ לפין.
צנתור (אנגיוגרפיה) של עורקי הפין - Selective Angiography - צנתור של העורקים הפודנדלים הפנימיים היה במשך שנים רבות הבדיקה היחידה לאבחון הפרעה בזרימת דם עורקית באגן ובפין. כיום מקובל לחשוב כי הבדיקה נחוצה רק בכ-5% מהחולים הסובלים מבעיות זקפה על רקע וסקולרי. עקב הסיכונים האפשריים ועלותה הגבוהה, יש מקום לבדיקה זו רק במקרים בהם החולים מועמדים לניתוחים משחזרים בכלי הדם.
הערכה ובדיקות נוירולוגיות - אין הסכמה לגבי הבדיקה הטובה ביותר אשר תעריך את ההולכות הפארה-סימפתטית, הסימפתטית והמוטורית המעורבות בתהליך. גישה מקובלת לבירור נוירולוגי היא בדיקה כללית של מערכת העצבים בזמן הבדיקה הגופנית, בדיקה של הרפלקס הבולבו-קברנוזלי (BCR), בדיקת הולכה של העצב הפודנדלי (PNC) וכן בירור תחושתיות של הפין על ידי בדיקת תחושתיות סומטוסנסורית של המערכת הפודנדלית (SEP). בנוסף, יש המצדדים בביצוע בדיקת ביוטזיומטריה (Biothesiometry), שהיא מדידת תחושתיות על גבי שטח עור הפין באמצעות מכשיר שמעביר גירויים ויברטוריים. על אף שקיים מספר לא קטן של בדיקות נוירולוגיות נוספות, הערכה זו נותנת תשובה הולמת לרוב החולים עם הפרעות בזקפה ויכולה לתרום להחלטה לגבי סוג הטיפול.
8. טיפול בהפרעות בזקפה
בשלושים השנה האחרונות חלו מהפכים בטיפול בהפרעות זקפה. הטיפול בחולה מותאם לסוג ההפרעה שאובחנה ולסיבתה. לפני התחלת טיפול מכל סוג חשוב לתת הסבר מפורט לחולה ולבת זוגו על מהות הטיפול, יתרונותיו, חסרונותיו וסיבוכיו האפשריים.
טיפול בחולים עם הפרעות בזקפה על רקע נפשי - חולים הסובלים מהפרעה בזקפה על רקע נפשי מופנים לטיפול לפסיכולוג או פסיכיאטר שעוסק בתחום. יש המצדדים במעורבות פסיכולוג כבר בביקור הראשון של חולים המגיעים לבירור בעיות זקפה. אם מדובר בהפרעת זקפה על רקע פסיכולוגי ראשוני, מוצע לחולה טיפול המורכב מטיפול קוגניטיבי-התנהגותי וטיפולים תרופתיים. אם סדרת הטיפולים אינה מצליחה, מומלץ לקבל טיפול אלטרנטיבי. במקרים בהם הבעיה הפסיכולוגית היא משנית (כישלון ביצועי עקב סיבה גופנית קלה וכתוצאה מכך החמרה הדרגתית מצטברת), הטיפול מכוון לפתור את הבעיה הגופנית הראשונית על ידי אחד הטיפולים הנמצאים בשימוש (כדורים, משאבת ריק, הזרקות וכד') ובו זמנית לתת טיפול פסיכולוגי, בדרך כלל טיפול זוגי.
במסגרת הטיפול המיני מתבקשים בני הזוג לבצע תרגילים שמטרתם להפחית את החרדות והמתח סביב יחסי המין. בני הזוג לומדים להתרגע בעזרת שיתוף האחר ברצונותיהם ומחשבותיהם. בנוסף הם לומדים להוריד את המתח המתמקד בנוכחות הזקפה או בהיעדרה, ואיך לחוש את ההנאה הנגרמת החל בנגיעה הדדית וכלה בפעילות המינית עצמה.
טיפול בהפרעות בזקפה בחולים עם הפרעות אורגניות
טיפול הורמונלי
מטרות הטיפול בטסטוסטרון: שיפור התפקוד המיני, הגברת איכות הזקפה והעלאת הליבידו. הטיפול בחולים עם פגם הורמונלי השתנה בשני העשורים האחרונים בעקבות הבנה טובה יותר בפתו-פיזיולוגיה של הפרעות בזקפה והגברת שיתוף הפעולה בין האנדוקרינולוגים לאורולוגים ואנשי מקצוע אחרים. עם זאת, פחות מ-5% מהחולים הסובלים מהפרעות בזקפה יקבלו טיפול הורמונלי. רק כאשר יש עדות לאי ספיקה גונודלית מומלץ לתת טיפול בטסטוסטרון בזריקות של 200-300 מ"ג כל שבועיים שלושה. טיפול פומי באנדרוגנים אינו יעיל. שיטות טיפול אחרות הן: השתלת קפסולות טסטוסטרון תת עורי שפועלות במשך כשישה חודשים, שימוש במדבקות טסטוסטרון (Andropach), טיפול בג'ל טסטוסטרון -Androgel או Testomax (האחרון מיוצר בישראל). ג'ל זה מכיל טסטוסטרון בריכוז של 1% למריחה על העור, ומיועד לטיפול בגברים שסובלים מחסר ראשוני או משני בטסטוסטרון.
הג'ל נספג במהירות מהעור ומשחרר באיטיות טסטוסטרון לזרם הדם, וכך רמת הטסטוסטרון חוזרת לנורמה. הג'ל מעלה את רמת הטסטוסטרון בתוך כשעתיים ומשמר רמה נורמלית של טסטוסטרון למשך 24 שעות. המינון המומלץ הוא 50 מ"ג טסטוסטרון באפליקציה יומית אחת.
בשנים האחרונות הוכנסו לשימוש זריקות נבידו Nebido (TESTOSTERONE UNDECANOATE) המאפשרות לשמור על רמת טסטוסטרון אחידה למשך 3 חודשים. לזריקה יתרון על צורות אחרות של מתן טסטוסטרון הן מבחינת האפקטיביות והן בהיבט של בטיחות ותופעות לוואי. מינון הזריקה הינו 1,000 מ"ג והיא ניתנת בנקודת ההתחלה, לאחר שישה שבועות ולאחר מכן מדי שלושה חודשים.
במקרים מסוימים הסיבה להפרעה בזקפה מבחינה הורמונלית קשורה לרמה גבוהה של הורמון הפרולקטין (Prolactin) שמיוצר ביותרת המוח (Hypothalamus), ביותרת הכליה ובכמות קטנה גם בחלקים אחרים בגוף; רמתו הגבוהה מצביעה על אפשרות להתפתחות גידול ביותרת המוח (Prolactinoma), אי ספיקה כלייתית או כבדית. גם אצל חולים המטופלים בכימותרפיה נמצאת לעיתים רמה גבוהה של פרולקטין הפוגעת ביכולת להגיע לזקפה. הטיפול להורדת רמות פרולקטין משפר את היכולת להגיע לזקפה ואף יכול לפתור את הבעיה. קיימות כמה דרכים להורדת פרולקטין באמצעות תרופות שמשפיעות ישירות על יותרת המוח. במקרים מסוימים ניתן לכרות כירורגית את הבלוטה בניתוח דרך האף.
הפרעה הורמונלית אחרת שלפעמים פוגמת בזקפה פוגעת בתפקוד בלוטת התריס (Thyroid), וטיפול בבעיה יכול לסייע לטיפול בהפרעות הזקפה.
תרופות פומיות
החולים, מסיבות מובנות, מעדיפים טיפול דרך הפה על שיטות אחרות.
ויאגרה - Viagra (Sildenafil)הויאגרה אושרה לשימוש בארה"ב ובמקביל בישראל ב-1998, ומיוצרת על ידי חברת פייזר. אין ספק שזאת היתה התחלת המהפך בטיפול בהפרעות זקפה, מכיוון שהויאגרה היא התרופה הפומית הראשונה בעולם שא?פשרה קיום יחסי מין מלאים לאחר נטילתה דרך הפה.
תוך זמן קצר הויאגרה הפכה להיות תרופה נמכרת ביותר בעולם, והודות לה מיליונים רבים של גברים חזרו לפעילות מינית תקינה. לפי נתוני החברה, כל שנייה נמכרים 8 כדורי ויאגרה. יעילותה ובטיחותה של התרופה נבדקה ביותר מ-4,000 מחקרים על עשרות אלפי חולים.
התרופה גורמת לגירוי קצות העצבים בתא ומעלה את רמת ה-NO אשר גורם להתחלת הפעלת המערכת האנזימטית. התרופה מעכבת את האנזים 5-PDE, אשר דרך שרשרת פעולות ביוכימיות גורם לעיכוב פירוק אנזים אחר בשם cGMP ומעלה את רמת הסידן בתא. על ידי כך ניתן מספיק זמן להרפיית השריר החלק בגופים המחילתיים, והתוצאה: הרחבת כלי הדם, הגברת זרימת הדם לפין וזקפה.
הויאגרה יעילה ב-60%-80% מהחולים ומתאימה לרוב גדול של החולים הסובלים מהפרעות בזקפה. רק בחולים עם סוכרת קשה ובחולים עם פגיעה מוחלטת במערכת העצבים לפין יעילות התרופה יורדת, ויש צורך לנסות טיפוליים משולבים (מכשיר ריק או הזרקה לפין) או לחפש דרכים חלופיות.
התרופה מצריכה התאמת מינון אינדיבידואלית. לתרופה, כמו לכל התרופות מקבוצה זו, כמה תופעות לוואי כגון שינויים בלחץ הדם, כאבי ראש, הפרעות בעיכול, בחילות, הפרעות בראייה, כאבי שרירים, שלשולים והפרעות במתן שתן. לכן התרופה צריכה להינתן רק אחרי בדיקת רופא שיקבע מי מתאים לטיפול זה ומהן המגבלות על כל חולה. השימוש בתרופה אסור על חולים הסובלים מתעוקת לב ומטופלים בתרופות המכילות ניטרטים.
סיאליס - (Tadalafil Cialis) סיאליס היא אפשרות טיפולית יעילה לגברים עם הפרעות בזקפה. לתרופה חלון תגובה אפקטיבי רחב ביותר ופעילותה אינה מושפעת מאכילת מזון ושתיית אלכוהול. סיאליס מעכבת באופן סלקטיבי את האנזים PDE5 ומאפשרת המשך תהליך של הרפיית השריר החלק ברקמת איבר המין, הדרוש להשגת זקפה ושמירתה. פרופיל התרופה מראה זיקה גבוהה מאוד לאנזים המטרה באיבר המין לעומת הזיקה לאנזימים דומים ממשפחת הPDE, עובדה התורמת להשגת אפקט מקומי מבלי להיחשף לפרופיל תופעות לוואי רחב ומשמעותי.
זמן מחצית הפעולה של התרופה הינו 17.5 שעות ולכן השפעתה יכולה להימשך עד 24-36 שעות. ניתן ליטול סיאליס בלי קשר לארוחות. במינון 20 מ"ג הושג שיפור משמעותי בזקפה ב-86% מהחולים עם הפרעה קלה, ב-83% מהחולים עם הפרעה בינונית, וב-72% מהחולים עם הפרעה קשה בזקפה. משך התגובתיות של סיאליס נבדק גם הוא במספר ניסויים; בטיחות התרופה נבדקה ביותר מ-4,000 חולים ורק 2.1% מהחולים נטשו את הטיפול.
בשנים האחרונות החלו להשתמש במינונים יומיים של 5 מ"ג של סיאליס למטרת שיקום התפקוד המיני (Penile Rehabilitation) בקבוצת חולים שעברו ניתוח כריתה רדיקלית של הערמונית, וגם בגברים עם הפרעות פסיכו-סקסולוגיות מסוגים מסוימים (למשל חרדת ביצוע).
תופעות הלוואי שנצפו במהלך נטילת התרופה היו דומות מאוד לתופעות הלוואי של תרופות אחרות מקבוצה זו. בדרך כלל מדובר בתופעות זמניות, בדרגת חומרה קלה או בינונית.
לויטרה - (Levitra Vardenafil)לויטרה היא גורם מעכב סלקטיבי, ספציפי ויעיל נוסף של אנזים PDE-5, שנכנס לאחרונה לשימוש במדינות רבות באירופה וארה"ב. התרופה נספגת במהירות במתן פומי ומגיעה לרמות מרביות בדם תוך 15-30 דקות. התרופה עוברת מטבוליזם בכבד וזמן מחצית החיים שלה הינו 4-5 שעות. במתן לויטרה עם ארוחה מלאה (המכילה 30% שומן) לא נמצאו שינויים בספיגה וברמות בדם, ולכן ניתן לקחת אותה עם או אחרי הארוחה.
במחקרים קליניים רבים שכללו מעל 5,000 גברים בגילאי 18-89, נמצאה הלויטרה כאפקטיבית מאד כטיפול ראשוני בבעיית זקפה בכל הדרגות. יעילותה של לויטרה הוכחה גם בחולי סוכרת. באוכלוסייה זו נצפה שיפור בזקפה ב68% מהחולים, שהוא גבוה יותר מהאפקטיביות שהושגה בתרופות אחרות באותה קבוצת תרופות.
טיפולים מכניים:
טבעת חוסמת - Constriction ring
יש חולים המגיעים לזקפה מלאה בתגובה לגירוי מיני, אך מאבדים אותה לפני החדירה או מיד אחר כך. הסיבות העיקריות להפרעה זו הן: אובדן דם ורידי מהגופים המחילתיים או הפרעה על רקע נפשי. בחלק ניכר מחולים אלה ניתן לוותר על בירור אבחנתי נרחב ולהציע טיפול פשוט ויעיל בטבעת חוסמת. הטבעת זהה לטבעות הנמצאות בשימוש במכשירי משאבת הריק, אך ללא שימוש במכשיר הריק עצמו. לאחר הופעת הזקפה הטבעית, מולבשת טבעת הגומי על בסיסו של איבר המין: כך נמנעת בריחת הדם הוורידי ונשמרת הזקפה. יתרונותיה של השיטה ברורים, בעוד מרבית הסיבוכים המתוארים בשימוש במכשיר הריק אינם קיימים בה. חוקרים נוספים בעולם בדקו את יעילות הטיפול, והוא נמצא יעיל בכ-70% מהחולים; תוצאות אלה נשמרו לטווח ארוך (יותר משלוש שנים).
מכשיר ריק (ואקום) - Vacuum Constriction Device
משאבות ריק (VCD) פועלות באמצעות יצירת ריק (ואקום) בתוך גליל המולבש על איבר המין וגורם למשיכת איבר המין ולזרימת דם מוגברת לתוכו. ההתקן מורכב מגליל עשוי מפלסטיק או זכוכית, אותו מחברים מצד אחד למשאבה ידנית או חשמלית המופעלת על ידי סוללות, ועל הקצה השני מלבישים טבעת גומי. לאחר השגת זקפה מספקת מורידים את טבעת הגומי לבסיס איבר המין, כדי למנוע בריחת דם ורידי.
הפעלת ההתקן קלה יחסית ואת הזקפה הרצויה ניתן להשיג תוך זמן קצר. הלחץ שנוצר בתוך ההתקן צריך להיות לפחות 100 מ"מ כספית ולא לעבור 225 מ"מ כספית. בעקבות התקדמות טכנולוגית ניכרת עלה שיעור ההצלחה עד כדי 80% ויותר. למרות שכ-90% מהמטופלים ובנות זוגם דיווחו על שביעות רצונם מהשימוש בהתקן זה, אחוזי הנטישה של הטיפול מגיעים לכ-50%.
ניתן להשתמש בהתקן בשילוב עם כדורים או זריקות לתוך הגופים המחילתיים באותם חולים בהם לא ניתן להשיג זקפה מלאה כתוצאה משימוש נפרד בכל אחת מהשיטות.
טיפול פארמקולוגי תוך מחילתי - Pharmacologic Erection Program (PEP)
הזרקה של חומרים שונים לתוך הגופים המחילתיים גורמת להרפיית השריר החלק בגוף המחילתי, להרחבת כלי הדם וליצירת זקפה במנגנון המחקה זקפה פיזיולוגית. מאז התיאור הראשון לפני כ-30 שנה חלה התפתחות מואצת בתחום זה, והשיטה היא כיום בין השכיחות והיעילות ביותר.
ב-1982 דווח לראשונה על שימוש בפפברין (Papaverine) ובפנטולאמין (Phentolamine) לאבחון וטיפול בהפרעות זקפה.ב-1986 דווח על הופעת זקפה מלאה ב-72% מהחולים לאחר טיפול בפרוסטגלנדין 1E PGE1. לאחר מכן השתמשו בשילוב של שלוש התרופות.
Papaverin היא התרופה הוותיקה ביותר בתחום זה. היא הוכיחה עצמה גם כתרופה בודדת (60% הצלחה) ובמיוחד בשילוב עם Phentolamine. לתרופה תופעות לוואי סיסטמיות כמו ירידת לחץ הדם, סחרחורת וגלי חום. כאשר השתמשו בה כתרופה בודדת נצפו סיבוכים של זקפה ממושכת (פריאפיזם - Priapism). בכ- 5% מהמטופלים והתפתחה רקמה פיברוטית גסה (פיברוזיס - Fibrosis) בתוך הגופים המחילתיים אשר גרמה לשינוי בצורת הפין - עקמת פין (Penile curvature) עקב מחלת פירונה ולאין אונות משנית.
Phentolamine - בעלת תכונות של חסם קולטן אלפא -אדרנרגי. אינה מוצלחת כתרופה בודדת, אך העלתה במידה רבה את שיעורי ההצלחה בשילוב עם Papaverine. פרופיל תופעות הלוואי הסיסטמיות דומה לזה של .Papaverine הסיבוך העיקרי במתן שתי תרופות אלה לחוד או בשילוב היה זקפה ממושכת ב-3%-5% מהחולים.
1PGE - שייכת למשפחת הפרוסטגלנדינים ובעלת תכונות של מרפה שריר חלק פוטנטי. התרופה נכנסה לשימוש לצורך טיפול בהפרעות זקפה לפני כ-20 שנה. עם תחילת השימוש בה התברר כי יעילותה עולה על שילוב שתי קודמותיה ושיעור ההצלחה הגיע ל-80%. עם התרחבות השימוש בתרופה נמצא כי ניתן להתאים את המינון הספציפי לכל לחולה ובכך להוריד את שיעור תופעת הלוואי של זקפה ממושכת לרמה מזערית.
מאידך, השימוש ב- 1PGE גרם אצל רבים להרגשת אי נוחות וכאב באיבר המין, דבר שהוריד את שיעור שביעות הרצון של החולים ואצל חלקם גרם להפסקת השימוש בה. למרות זאת, כטיפול בהזרקות באמצעות מומלץ כיום השימוש ב-PGE1 בלבד.
התרופה המוכרת בשם המסחרי Caverject הביאה לירידה בשיעור תופעות הלוואי ולהעלאת היעילות גם במינונים נמוכים. זו התרופה היחידה שמאושרת לשימוש להזרקות לפין. אחוזי ההצלחה לאחר שימוש של Caverject הגיעו עד 90%.
הבעיה העיקרית של כל התרופות היא שבעקבות שימוש בהן נצפתה זקפה ממושכת בכ-0.5%-1% מהמקרים. לאחר התחלת השימוש ב-1PGE הסתבר שניתן להתאים את מינון התרופה לכל חולה, וכך ניתן להעלים כמעט לחלוטין את הופעת הזקפה הממושכת.
על בעיות פסיכולוגיות עקב חשש מזריקות לפין ועל בעיות של חולים הסובלים ממגבלות בידיים ניתן להתגבר באמצעות שימוש במזרק אוטומטי. לחלופין, ניתן בחלק מהמקרים ללמד את בת הזוג לבצע את ההזרקה. תופעת לוואי משמעותית אחרת היא הופעת הצטלקויות והסתיידויות באיבר המין, בכ-1%-2% מהמטופלים. התוצאה עלולה להיות עקמת הפין ולעתים אף אין אונות מוחלטת.
התברר כי השימוש בשילוב של התרופות מפחית את תופעות הלוואי, מגביר את יעילותן ומאפשר להקטין את המינון של כל אחת מהתרופות. על אף שלפי דיווחים שונים עד 30% מהחולים שמטופלים בהזרקות מפסיקים את הטיפול מסיבות שונות, כאשר נעשו סקירות של שביעות רצון החולים ובנות זוגם לגבי פעולת התרופה, 85%-90% מהנשאלים הביעו שביעות רצון מהשפעת התרופות. במספר מועט של חולים בהם המשאבה וההזרקות אינן פועלות כאשר משתמשים בכל שיטה בנפרד, החלו בשנים האחרונות להשתמש בשילוב שתי גישות טיפוליות אלה שאפשרו להגיע ל-100% הצלחה באותם חולים שלמעשה עמדו לפני ניתוח השתלת תותב.
טיפול תוך שופכתי - Medicated Urethral System for Erection (MUSE) מורכב משפופרת ובתוכה מוליך מיוחד שמגיע עד לתרופה שממוקמת בצורת פתיל בקצה ההתקן. אדם הרוצה לקיים יחסי מין מחדיר לפתח השופכה את ההתקן שאורכו כ-5 ס"מ ובאמצעות לחיצה קלה על המוליך מעביר את התרופה מההתקן לשופכה.
התרופה מכילה פרוסטגלנדין 1E (1PGE), אך במינון גבוה (250 עד 1,000 מיקרוגרם) לעומת המינון בו משתמשים בהזרקות (20 עד 30 מיקרוגרם). התרופה נספגת דרך רירית השופכה לאחר עיסוי קל של הפין וגורמת לזקפה. השיטה נבדקה במחקרים מבוקרים רבים על יותר מ-2,500 חולים ונמצאה יעילה בכ-60%-65% מהמקרים. היא נוחה ועם מעט תופעות לוואי.
השימוש בתרופה מצריך יכולת שליטה בשתי ידיים, ומחייב להשתמש במינונים גבוהים (500-1,000 מיקרוגרם). התרופה יכולה לגרום לתופעות לוואי כמו כאבים בפין, בפרינאום ובאשכים בכ-25% מהמקרים, צריבה בשופכה בכ-5% מהמטופלים, התעלפות או ירידה בלחץ דם בכ-4% מהחולים, דימומים מהשופכה ודלקות. תופעות אלה אילצו חלק מהחולים להפסיק את הטיפול ולחפש דרכים אלטרנטיביות.
טיפולים במשחות מקומיות. ניסיונות ראשונים במשחות שונות כדוגמת מינוקסידיל (Minoxidil) ניטרוגליצרין במשחה, פפברין, פרוסטגלנדין 1E, קפסצין (Capsacin) ועוד לא עלו יפה. משחות חדשות המבוססות על פרוסטגלנדין 1E משוכלל אשר נמצאות בשלבי פיתוח מתקדמים (פאזה II ו-III) בשתי החברות האמריקאיות MacroChem ו-Nex Med מסוגלות לעבור את מחסום העור בקלות, ומעוררות תקווה שבקרוב ניתן יהיה להשתמש בהן במסגרת טיפולית מקובלת.
ניתוחים להכנסת תותב. ניתוחים להכנסת תותב הוכיחו את עצמם כיעילים, אמינים ומספקים את רוב הציפיות של החולים ובנות זוגם. אחוז הסיבוכים נמוך, פשטות הניתוח וקלות השימוש בתותב הפכו את השיטה לנפוצה ומקובלת בעשורים הקודמים. בשנים האחרונות, בעקבות הכנסת שיטות טיפול חדשות, ירד בצורה חדה מספר הניתוחים להכנסת תותב, ולפי הקריטריונים המקובלים שיעור החולים הזקוקים לטיפול מסוג זה הוא כ-1%-3%.
הפניה לניתוח הכנסת תותב ללא הסבר מפורט על מגוון הטיפולים האפשריים וללא התנסות בשיטות הלא ניתוחיות שתוארו קודם לכן, היא גישה שגויה. זאת, משום שלאחר הכנסת תותב החולים אינם מועמדים לטיפולים שמרניים קיימים או לאלה שייכנסו לשימוש בעתיד.
לניתוח הכנסת תותב מועמדים חולים אשר: אינם משיגים זקפה מספקת בעזרת טיפולים תרופתיים; משאבת ואקום; הזרקות לגופים המחילתיים או שילוב של כל השיטות; חולים עם הפרעות בכלי הדם אשר אינם מתאימים או אינם מעוניינים בניתוחים משחזרים של כלי הדם וכאלה אשר גם לאחר הסבר אינם מעוניינים בכל טיפול אחר.
לאחר הכנסת תותב, החזרה לקיום יחסי מין אפשרית בכ-95%-98% מהמקרים. שיעורי שביעות הרצון דומים לאלה של משאבת הריק וההזרקות. אצל 3%-5% מהחולים מופיעים זיהומים או סיבוכים אחרים באיבר המין המחייבים את הוצאת התותב. להקטנת סיכון הזיהומים הוכנסו לשימוש תותבים מיוחדים עם ציפוי חומר אנטיביוטי, דבר שהוריד משמעותית את הסיכון לזיהומים.
סוגי התותב הנמצאים בשימוש: חצי קשיח (Semi rigid) ומתנפח (Inflatable). תותבים חצי קשיחים קלים להכנסה, נטולי בעיות מכאניות אך גורמים לבעיה אסתטית בגלל קשיחותם הקבועה. תותבים מתקדמים יותר מאפשרים את כיפוף הפין וכך נפתרות בעיות אסתטיות. התותב המתנפח פתר את הבעיה האסתטית והחולים יכולים להפעילו לפי רצונם. החיסרון בשימוש בתותב מתנפח הוא הופעת בעיות מכניות ב-5%-6% מהתותבים ללא קשר לסוג התותב או לזהות החברה היצרנית.
את רוב התותבים מייצרות שתי חברות אמריקאיות שמכניסות שיפורים רבים בחומרים מהם עשויים התותבים, וכן במנגנוני הניפוח והשחרור שלהם. כיום, במרבית המקרים בהם קרתה תקלה בהתקן, נדרש ניתוח נוסף להחלפה או תיקון.
חסרונות הטיפול בהכנסת תותבים הם: הרגשת זקפה בלתי טבעית; הניתוח הוא בלתי הפיך, ואם נדרשת הוצאת התותב לא ניתן להשתמש בשיטות האחרות עקב הפגיעה הבלתי הפיכה בגופים המחילתיים.
על המועמדים להכנסת תותב לעבור הערכה רפואית טובה, כדי להעריך נכונה מי ייהנה מתוצאות הניתוח.
ניתוחים משחזרים של כלי הדם. בשנות השבעים הייתה התעניינות רבה בניתוחים משחזרים של מערכת כלי הדם של הפין, ובמשך שנים אחדות הוכנסו לשימוש טכניקות ניתוחיות רבות. חרף דיווחים ראשוניים רבים על הצלחות ניתוחי המעקפים השונים, התוצאות לטווח ארוך היו מאכזבות, ושיעורי ההצלחה היו נמוכים מ-50%. עקב הכישלונות הרבים נדרש להקשיח את הקריטריונים לבחירת החולים, ואז התברר כי פחות מ-3% מהחולים הסובלים מבעיות זקפה על רקע הפרעות בזרימת הדם הם מועמדים מתאימים לניתוח.
ניתוחים משחזרים של המערכת העורקית: הניתוחים לשחזור זרימת הדם העורקית מתחלקים לשתי צורות עיקריות, עם שינויים טכניים קטנים:
א. מעקף מהעורק האפיגסטרי התחתון (Inferior hypogastric artery to penile cavernosal artery/dorsal penile artery by pas) אל העורק הפינאלי האחורי.
ב. ארטריליזציה של הווריד הפינאלי האחורי (Dorsal Penile Vein Arterialization) - באמצעות מעקף מהעורק האפיגסטרי התחתון אל הווריד הפינאלי האחורי וקשירת כל הענפים של הווריד.
סיבוכים מידיים של הניתוח: התפרקות החיבור ודימום מסיבי בלתי נשלט יכולים להתרחש בשבועות הראשונים לאחר הניתוח בעקבות קיום יחסי מין מוקדמים, אוננות או טראומה ישירה באזור. מייד אחרי הניתוח יכולה להופיע היפרמיה ואספקת יתר דם לראש הפין, מצב שדורש התערבות כירורגית מיידית לקשירת כל הענפים של הווריד האחורי המרוחק או במקרים קיצוניים אפילו אמבוליזציה (סתימה) של העורק ההיפוגסטרי התחתון.
סיבוכים מאוחרים של הניתוח: ירידה בתחושה בפין, קיצור אורכו ובצקת, הם הסיבוכים שיכולים להופיע כתוצאה מניתוחים לשחזור זרימת הדם לפין. ניתוחים אלה עדיין נחשבים ניסיוניים, ואין להציעם לחולים כניתוחים שגרתיים אלא לאחר הסבר מתאים וקבלת הסכמה מודעת. במקרים בהם מתגלה חסימת כלי דם גדולים יחסית (עורק פודנדלי או היפוגסטרי), ניתוחי מעקפים או אף הרחבה של כלי הדם על ידי בלון נותנים תוצאות מתקבלות על הדעת.
ניתוחים במערכת הוורידית.
אינדיקציות לניתוח: ניתוחים אלה מתבצעים אך ורק בחולים צעירים לאחר קבלת הוכחה חד משמעית לקיום דלף ורידי ושלילת הפרעה בזרימת הדם העורקית או במקרים בהם מגלים שקיימת הפרעה גם במערכת העורקית. במקרים אלה מבצעים ניתוח משולב של מעקפים לפין וקשירה של המערכת הוורידית. הניתוחים מתמקדים בקשירת הוורידים העמוקים האחוריים של הפין ובקשירת הווריד המרכזי יחד עם קשירה של ורידים המחברים בין הגופים המחילתיים והגוף הספוגי.
הניתוחים במערכת הוורידית מתמקדים בקשירת הווריד העמוק האחורי של הפין, קשירה של הוורידים הקרורלים (crural veins) יחד עם קשירה של הוורידים המקשרים בין הגופים המחילתיים והגוף הספוגי, קשירה של הווריד האחורי העמוק עם פליקציה קרורלית (Crural plication) וקשירה של הווריד האחורי העמוק עם קורפורופקסיה (Corporpexy).
ברוב הגדול של החולים הצלחת הניתוח נמוכה מ-30%, ואחוזי הסיבוכים אינם מבוטלים. במטרה לשפר את תוצאות הטיפולים ולהקטין את מספר הסיבוכים היו ניסיונות כושלים לאמבוליזציה - סתימה של ורידי הפין. הסיבות העיקריות לכישלון טיפולים אלה היו: אבחנה בלתי מדויקת; התפתחות מהירה של קולטרלים (ורידים עוקפים) חדשים ואי-יכולת להגיע לוורידים הפגומים הנמצאים עמוק בתוך הרקמה המחילתית בלי לגרום נזק קשה לשרירים המחילתיים. עקב התוצאות המאכזבות ולאור הצלחות הטיפולים התרופתיים והאחרים, נכון להיום אין הצדקה לבצע ניתוחים אלה ברוב החולים עם הפרעות זקפה על רקע ורידי.
פרופ' יוזה חן הוא מנהל המרפאה לבריאות מינית, מחלקה אורולוגית, מרכז רפואי ע"ש אליאס סוראסקי תל-אביב, הפקולטה לרפואה ע"ש סאקלר, אוניברסיטת תל-אביב.
בואו לדבר על זה בפורום הפרעה בתפקוד מיני אצל גברים.
