בהלת החצבת: כל מה שחשוב לדעת
מחלת החצבת חזרה לאחרונה לכותרות ולמודעות של כולנו, בעיקר עקב התפרצות המחלה, התפשטותה בחודשים האחרונים ומותה הטראגי של פעוטה בת שנה וחצי בירושלים. מהי מחלת החצבת ומהן הסכנות הכרוכות בה? כיצד המחלה חזרה פתאום לחיינו ומה אפשר לעשות בכדי למנוע אותה? כל אלה ושאלות נוספות – בפנים

חצבת היא מחלה ויראלית הנפוצה בכל העולם ונחשבת למחלה הזיהומית המדבקת ביותר, עם שיעור הדבקה של למעלה מ-90% - גבוה יותר מכל מחלה זיהומית אחרת. בעולם המתפתח (מדינות עולם שלישי) נחשבת החצבת לגורם החמישי בשכיחותו לתמותה של ילדים מתחת לגיל 5.
בשל הדאגה הציבורית הגוברת בשבועות האחרונים וריבוי הדיווחים על חשיפה למחלה, אנו מגישים לכם מדריך מקיף עם מידע כללי על המחלה ותשובות לכמה מהשאלות הבוערות המטרידות את כולנו.
כיצד ניתן להידבק בחצבת?
ההידבקות במחלת החצבת נעשית בדרך כלל דרך דרכי הנשימה או דרך העיניים, על ידי שיעול או התעטשות של אדם הנושא את הנגיף ומפזר אותו לחלל האוויר. בנוסף לשיעור ההדבקה הגבוה של הנגיף, יכולת ההישרדות שלו על גבי משטחים גבוהה במיוחד, כך שחדר בו שהה אדם חולה בחצבת עשוי להיות מדבק אפילו מספר ימים לאחר מכן (סכנת ההדבקה הולכת ופוחתת ככל שעובר הזמן).
זמן הדגירה של הנגיף – מרגע החשיפה למחלה ועד שמופיעים התסמינים – הוא ארוך במיוחד ועשוי להגיע לשבועיים ואפילו לשלושה. אחת הסכנות הגדולות של החצבת היא היותה מחלה מדבקת עוד לפני הופעת התסמינים. למעשה, כיומיים לפני שהחולה בכלל מתחיל לחוש ברע וכחמישה ימים לפני הופעת הפריחה אפשר להידבק במחלה, כך שקשה מאוד לבודד מראש את החולים שעלולים לסכן את סביבתם ובשל כך אחוזי התחלואה של החצבת גבוהים כל כך.
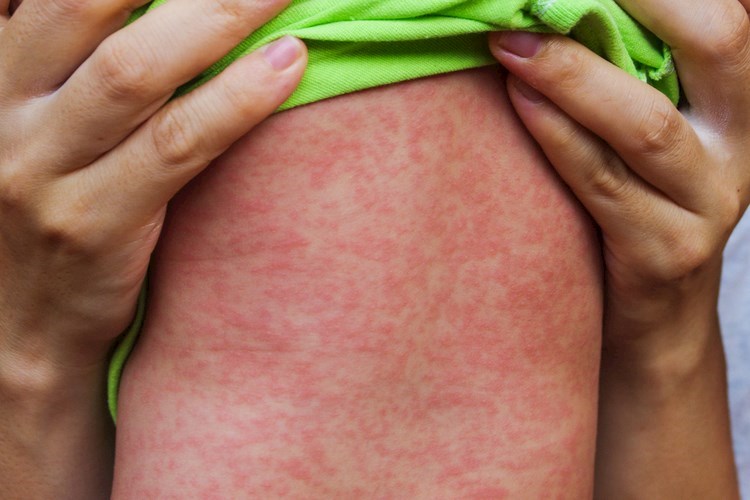
פריחה אדומה על הגוף - התסמין הבולט של החצבת. צילום: שאטרסטוק
מהם התסמינים של מחלת החצבת?
כשבועיים לאחר החשיפה לנגיף יחל החולה להרגיש רע ויופיעו תסמינים כמו חום, נזלת או שיעול. מספר ימים לאחר מכן יופיע התסמין הבולט של המחלה, פריחה אדומה שתתחיל ברוב המקרים בצוואר ומשם תתפשט אל שאר הגוף. בכ-30% מהמקרים ייתכנו סיבוכים בדרגות חומרה שונות שיכולות להגיע עד לסכנת חיים.
מה עשויים להיות הסיבוכים של מחלת החצבת?
סיבוכים אפשריים למחלת החצבת הם: דלקת ריאות חמורה שעלולה להוביל לסכנת חיים ומוות, סיבוכים במערכת העצבים המרכזית, דלקת של המוח ומחלה ניוונית נדירה של המוח שתוקפת את החולה 7 שנים מאוחר יותר ועשויה להביא למותו. שיעור התמותה מחצבת עומד על כמקרה אחד לכל 1,000 חולים.
האם ישנם חלקים באוכלוסייה שנמצאים בסכנה גדולה יותר לחשיפה למחלה?
כמו במחלות זיהומיות אחרות, החלקים החלשים באוכלוסיה הם אלו שנמצאים בסכנה גדולה יותר להידבק ולפתח סיבוכים: תינוקות קטנים, קשישים ומדוכאי חיסון (חולי סרטן המקבלים טיפול כימותרפי, מושתלי איברים, חולי איידס וחולים במחלות נוספות המשפיעות באופן משמעותי על מערכת החיסון).
מקורות עיקריים להתפרצות המחלה הם "כיסים" של אוכלוסיה בהם לא מתבצעת התחסנות כנדרש. ניתן לראות זאת בארץ בשלושה מגזרים עיקריים:
- חצרות מסוימות במגזר החרדי שמתנגדות לחיסונים (ההתפרצות הנוכחית בירושלים מקורה ב"כיס" מסוג זה).
- מתנגדי חיסונים מהאוכלוסייה הכללית - לרוב אנשים משכילים ומבוססים. באזור השרון, למשל, ישנם מספר כיסי התנגדות המובילים לשיעורי התחסנות נמוכים ושם ניתן לראות התפרצויות.
- מהגרים – אנשים שמגיעים לארץ ממדינות בהן החיסון לא ניתן באופן שגרתי מסיבות שונות.
מהו אופן הטיפול בחצבת?
למחלת החצבת אין כיום טיפול. הדרך העיקרית להגן על הציבור מפני המחלה הוא לנסות למנוע אותה על ידי חיסון של חלקים גדולים ככל האפשר באוכלוסייה.
מה כולל החיסון נגד חצבת?
החיסון נגד מחלת החצבת הוא חיסון חי-מוחלש, כלומר נגיפים חיים של המחלה שעברו טיפול מעבדתי על מנת שלא יוכלו להיות אלימים או מסוכנים לאנשים בריאים, אך יעוררו את מערכת החיסון לייצר נוגדנים כנגד הנגיף. החיסון הוא חיסון משולב של חצבת, חזרת ואדמת, והוא ניתן בשתי מנות – מנה ראשונה בגיל שנה והשנייה בכיתה א'. ישנו גם חיסון משולב המכיל בנוסף נגיף חי-מוחלש רביעי, כנגד אבעבועות רוח.
מטרת החיסון היא כמובן להגן על האדם שמתחסן, אך גם לייצר חיסוניות עדר – הגנה על החלקים החלשים באוכלוסייה שלא יכולים להתחסן בעצמם, ושעבורם הסיכוי לפתח סיבוך קטלני עקב המחלה הוא גדול הרבה יותר. חשוב לציין כי מתן שלושה או ארבעה חיסונים ביחד לא מחליש את החיסון ולא מעצים את תופעות הלוואי, וכך אנו גם חוסכים מתן של הרבה זריקות.
מי לא יכול להתחסן בחיסון הפעיל נגד חצבת?
- אנשים מדוכאי חיסון
- תינוקות מתחת לגיל 9 חודשים
- נשים בהריון
- אנשים שרגישים לנאומיצין או למרכיב אחר של החיסון וחוו בעבר תגובה קיצונית למתן החיסון (נדיר מאוד)
ההתנגדות לחיסון נובעת מתיאוריות קונספירציה כאלו ואחרות. צילום: שאטרסטוק
בימים אלה, כאשר מחלת החצבת נמצאת בראש כותרות החדשות, מתעוררות אצל מהציבור לא מעט שאלות, חרדות ודאגה. על מנת לעשות מעט סדר בדברים מוגשות לכם כאן אוסף שאלות נפוצות – כל מה שרציתם לדעת על התפרצות החצבת ולא היה לכם את מי לשאול:
מדוע דווקא כעת יש חרדה גדולה בנוגע להתפשטות החצבת בישראל?
הדאגה הנוכחית נובעת מכך שבשנה האחרונה ישנה התפרצות מחודשת של המחלה בארץ. כיוון שהמחלה כל כך מדבקת, קשה לחסום את התחלואה, מקרים חדשים מתווספים ולאט לאט יש זליגה גם לחלקים נוספים באוכלוסייה, במיוחד באזורים שאינם מחוסנים מספיק.
מהן הסיבות שבגללן אנשים מתנגדים לחיסון?
ההתנגדות לחיסון נובעת מתיאוריות קונספירציה כאלו ואחרות לגבי מהימנות הנתונים שהרופאים מספקים, לצד טענות שאנחנו, הרופאים, שבויים בידי חברות התרופות ומרוויחים משהו מ"מכירת" החיסונים לציבור. אין כמובן כל אמת בטענות אלו, אנחנו מחסנים נגד המחלה כיוון שהיא גרמה לתמותה וסיבוכים משמעותיים.
ישנם מיתוסים גם לגבי תופעות הלוואי של החיסון, אך למעשה תופעות הלוואי המשמעותיות הן נדירות ביותר והסיכון לסיבוכים משמעותיים עקב המחלה הוא גבוה הרבה יותר.
החיסון הוא בעצם וירוס חי-מוחלש – האם הוא יכול לגרום למחלה?
החיסון לא יכול לגרום למחלה, אלא אם כן הוא ניתן לאנשים מדוכאי חיסון או לתינוקות מתחת לגיל חצי שנה - לכן אסור לחסן אותם. באנשים בריאים, החיסון עלול לגרום למעט חום או תחושה כללית רעה, אך לא למחלה עצמה ולכן הוא נחשב לחיסון מאוד בטוח.
האם אפשר לחסן תינוקות גם מתחת לגיל שנה?
במקרים מסוימים, בהם ישנם ילדים הנמצאים בסיכון מאוד גבוה לחשיפה למחלה או ילדים שייתכן ונחשפו לחצבת ואנחנו מבקשים להגן עליהם, מאשר כיום משרד הבריאות לתת את החיסון הפעיל כבר בגיל תשעה חודשים.
כיוון שבגילאים אלו המערכת החיסונית לא מספיק בשלה, מנה זו לא תיחשב כאחת משתי המנות המבטיחות חיסוניות מלאה, והתינוק יצטרך בנוסף לקבל את שתי המנות ה'רגילות' - אחת בגיל שנה ואחת בכיתה א'.
במקרה של חשיפה למחלה ניתן לעיתים חיסון סביל כפעולה מניעתית, במטרה לעצור את התפתחות המחלה.
למה אין חיסון נפרד לחצבת בלבד?
ייצור חיסונים הוא תהליך מאוד יקר, ושלושת המחלות הללו (חצבת, חזרת ואדמת) דורשות התערבות. בנוסף לכך, ישנם שלל שיקולים טכניים ולוגיסטיים ואם ניתן לתת זריקה אחת במקום שלוש זריקות אין שום סיבה לעשות זאת בנפרד. כך גם מפחיתים את אי הנעימות הנגרמת למחוסן.
למה יש פער גדול כל כך בין 2 מנות החיסון?
מחקרים מצאו שזהו הפער שמייצר חיסוניות ארוכת טווח. במסגרת של התפרצות תיתכן הקדמה של המנה השנייה.
ילד שקיבל את המנה הראשונה בלבד נחשב מחוסן?
ילד שקיבל רק את המנה הראשונה ייחשב מחוסן ומוגן עד גיל 6. על מנת להיות מחוסן לכל החיים יש צורך לקבל את שתי מנות החיסון. מנה אחת מקנה הגנה של 93% מהאוכלוסייה ומנה שנייה 97%. יחד עם זאת, אנחנו יודעים היום שיש גם בנוסף לכך דעיכה של החיסוניות עם השנים, ולכן אדם נחשב מחוסן באופן מלא רק אם קיבל שתי מנות חיסון.
אפשר להידבק בחצבת גם אם חוסנתי בשתי מנות?
בכל חיסון עלול להיווצר מצב שאצל אנשים מסוימים התגובה לחיסון אינה נותנת הגנה מוחלטת. מאוד נדיר לפתח חצבת אם חוסנת, אבל אם זה קורה כיוון שקליטת החיסון לא היתה אופטימלית, המחלה לא תהיה קשה ולא תגיע לכדי סיבוכים.
האם מטופל אונקולוגי שעבר טיפולי כימותרפיה צריך להתחסן שוב?
מטופלים בכימותרפיה שקיבלו שני חיסונים קודם לכן לא צריכים להתחסן. יתכן כי בזמן הטיפולים, בהיותם מדוכאי חיסון, הם לא יהיו מוגנים כנגד המחלה ואז יש לבצע הערכה פרטנית האם יש צורך לתת חיסון פסיבי. אדם מדוכא חיסון לא יכול לקבל את החיסון החי-מוחלש. אנשים שעברו השתלות מח עצם צריכים להתחסן מחדש לאחר שהמערכת החיסונית שלהם מתאוששת מההשתלה. גם כאן הייעוץ הוא פרטני ויש להיוועץ ברופאים המטפלים.
המליצו לי לפצל את החיסון של גיל שנה לשני חלקים – האם זה מומלץ?
אסור לפצל את אותה מנת חיסון לשני חלקים, אבל מותר לפצל את החיסון למחלות השונות הנכללות בו, למשל לתת בנפרד את חיסון ה-MMR לחצבת, אדמת וחזרת ובנפרד את החיסון לאבעבועות רוח - אך איננו ממליצים על גישה זו. ראשית, זה גורם לדחייה של חלק מהחיסונים ובזמן זה הילד יכול להדבק במחלקה שעלולה להיות מסוכנת. הפיצול לא מפחית את תופעות הלוואי ומאידך הוא צריך לעבור יותר ביקורים לא נעימים בטיפת חלב ולקבל יותר זריקות.
אם השאלה מתייחסת להקדמת החיסון לגיל תשעה חודשים למי שגר באזור עם שיעור תחלואה גבוה – במצב כזה, תינתן מנה נוספת בגיל שנה ובסה"כ ינתנו לילד שלוש מנות חיסון. זאת אומרת שאין פה פיצול של מנה אחת, אלא דווקא הוספת מנה.
חוסנתי פעמיים אבל בדיקת הנוגדנים יצאה שלילית – האם עליי להתחסן שוב?
מי שחוסן פעמיים נחשב למחוסן ולא צריך להתחסן שוב, וברוב המקרים גם לא יישלח לבדיקת נוגדנים. במצבים מסוימים שהם לא ברורים, לדוגמא אם אין פנקס חיסונים והאדם לא זוכר אם התחסן או לא, תתבצע בדיקת נוגדנים. אם התשובה חיובית, אין צורך להתחסן.
החיסון נגד מחלת החצבת הוא חיסון חי-מוחלש. צילום: שאטרסטוק
חוסנתי פעם אחת אבל בדיקת הנוגדנים יצאה חיובית – האם עליי להתחסן שוב?
אם מדובר באדם מבוגר ובדיקת הנוגדנים חיובית, הוא כנראה חוסן בילדות ואין צורך שיתחסן שוב. אבל, אם מדובר בילד שקיבל מנה אחת של חיסון ובדיקת הנוגדנים חיובית, זה לא יפטור אותו מלקבל את המנה השנייה.
אני עובדת בקרבת חולים, ביניהם לעיתים גם חולי חצבת. אני מחוסנת בשתי מנות. האם למרות זאת אני מסכנת את ילדיי כשאני חוזרת הביתה?
לא. אדם מחוסן מגן גם על סביבתו, כיוון שמי שלא נדבק במחלה גם לא מעביר את הנגיף הלאה.
הייתי אתמול בטיפת חלב עם בני שאינו מחוסן. נודע לנו ששעתיים לפני כן היה במקום ילד חולה חצבת. האם בני עשוי להידבק?
הנגיף, כאמור, שורד בסביבה מספר שעות ואפילו ימים, לכן פוטנציאל ההידבקות קיים ואף עולה ככל שהשהות של הילד החולה קרובה יותר לביקור שלכם במקום. כשידוע על נוכחות של ילד חולה, משתדלים כמובן לבודד אותו, במקביל מנסים לבצע איתור של האנשים שנחשפו אל החולה ולחסן אותם.
ההורים שלי מבוגרים, נולדו בסוף שנות ה-40. כאשר הם רצו לקבל חיסון לחצבת אמר להם רופא המשפחה שאין צורך כי הם כנראה נדבקו בילדות. האם עליהם להתעקש לקבל חיסון?
בשנת 1957 החלו לחסן בארץ נגד חצבת. עד אז נחשבה המחלה למחלה אנדמית בישראל - מחלה שמופיעה בשכיחות גבוהה ומתמדת. כך, בשילוב עם שיעור ההדבקה גבוה נוצר מצב בו כל מי שנולד לפני 1957 התחסן באופן טבעי כתוצאה מחשיפה למחלה. זו נקודת המוצא של הרופאים כיום, ולכן גם אם אדם בגילאים האלה לא זוכר שחלה בחצבת או שאין לכך כל הוכחה, הוא לא צריך להתחסן.
לסיכום: מחלת החצבת היא המחלה הזיהומית המדבקת ביותר בעולם, שמתבטאת בחום, נזלת, שיעול ובעיקר בפריחה בכל חלקי הגוף. בנוסף, כתוצאה מהמחלה עלולים להיווצר סיבוכים חמורים וקטלניים ושאין להם כל טיפול. הדרך היחידה למנוע התפרצויות של המחלה הוא לדאוג לחיסון של כלל האוכלוסיה, על מנת להגן על כל אחד מהמתחסנים בפני עצמו, ובאמצעותם להגן על החלקים החלשים באוכלוסייה שלא יכולים להתחסן בעצמם.
ד"ר יסמין מאור היא מנהלת היחידה למחלות זיהומיות ומניעת זיהומים במרכז הרפואי וולפסון בחולון.
סייעה בהכנת הכתבה: ענת ניסני, כתבת zap doctors.
