היפרליפידמיה: המלחמה בכולסטרול
היפרליפידמיה (עודף שומנים בדם) מעלה את הסיכון להתקפי לב ושבץ מוחי. החדשות הטובות: בסל התרופות 2018 נכנסו תרופות מהדור החדש המאפשרות טיפול מותאם ויעיל
היפרליפידמיה - רמות גבוהות של שומני הדם (ליפידים) - גורמת להתפתחות טרשת העורקים, המהווה גורם סיכון עיקרי למחלות לב וכלי דם (כולל, בין היתר: התקפי לב ושבץ מוחי).
הליפידים כוללים כולסטרול וטריגליצרידים - שרמתם בגוף נקבעת משילוב של גנטיקה, תזונה ואורח חיים. שינוי באורח החיים - תזונה מאוזנת, פעילות גופנית והימנעות מעישון - מסייע להפחית את שומני הדם. עם זאת, רק טיפול תרופתי מזרז את פינוי "הכולסטרול הרע" מהדם.
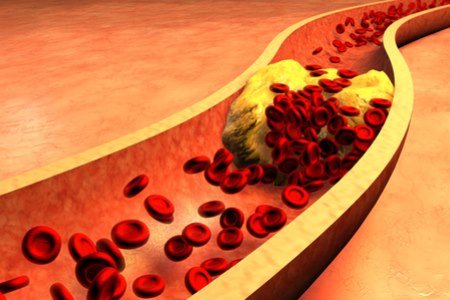
מה תפקידו של הכולסטרול בגוף?
ראוי לציין כי הכולסטרול משמש לבניית דפנות של תאים - ומהווה מרכיב מרכזי בייצור של הורמונים. עם זאת, הרמה הנדרשת לתפקודים אלה הינה רמה נמוכה - יחסית לרמה הממוצעת המתקיימת בפועל אצל רוב בני האדם. לילודים ולתינוקות רמה ממוצעת של כולסטרול כללי בסביבות 100 עד 120, עם LDL בסביבות 30.
עודף של כולסטרול שוקע בדפנות העורקים, כרובד טרשתי - ולכן גורם לטרשת עורקים, המהווה גורם עיקרי להתפתחות מחלות לב.
רוב הכולסטרול מיוצר בכבד ורק כ-20% מהכולסטרול, מקורו במזון שאנו צורכים. לגנטיקה יש משקל גבוה יחסית, בוויסות ייצור הכולסטרול, פינויו ורמת הכולסטרול בדם.
סוג אחר של שומנים - טריגליצרידים - משמש לאגירת אנרגיה וניצולה. עליית רמת הטריגליצרידים בדם מלמדת על בעיה מטבולית ונטייה לפתח סוכרת. הטיפול בבעיה כולל שינוי תזונה, פעילות גופנית ולעיתים גם טיפול תרופתי.
כיצד מבוצע אבחון של היפרליפידמיה? מהם ערכי המטרה?
אבחון פרופיל השומנים בדם מבוצע באמצעות בדיקת דם, לאחר צום 12 שעות (מותר לשתות מים לפני הבדיקה). ניתן לבצע הערכה בסיסית - גם ללא צום.
מהם ערכי "הכולסטרול הרע" (LDL) שיש לשאוף אליהם?
ערכי המטרה נקבעים בהתאם לגורמי סיכון נוספים, מהם סובל המטופל. כך, לדוגמא:
מומלץ שרמות הכולסטרול "הרע" (LDL) יהיו מתחת ל-130 מ"ג לדציליטר, לאדם ללא גורמי סיכון (האיגוד האירופי לקרדיולוגיה קבע 115 מ"ג לדציליטר).
עבור אדם עם גורם סיכון אחד, מומלץ להגיע לערכי מטרה של LDL נמוך מ-100 מ"ג/ד"ל.
עבור אדם עם שני גורמי סיכון (כגון: עישון, יתר לחץ דם, השמנת יתר, גיל מעל 45 לגבר ומעל 55 לאשה) - מומלץ שרמות LDL לא יעברו 100 מ"ג/ד"ל.
עבור חולים במחלת לב וכלי דם (לדוגמא: אדם שכבר עבר התקף לב או חולים בסוכרת מסוג 2, או עם מחלת כליות כרונית) - מומלץ שרמות LDL יהיו נמוכות מ- 70 מ"ג/ד"ל.
לפי ההנחיות של איגוד הלב האירופי והישראלי משנת2016 , מומלץ שערכי המטרה עבור קבוצה זו יהיו נמוכים לפחות ב- 50%מהערך הראשוני (בכל ערך שהוא) - כאשר מדובר בחולים לאחר אירוע לבבי או מוחי. זאת, על מנת להפחית את הסיכון לאירוע חוזר. (לדוגמא : מי שעבר אוטם לבבי וערכי ה-LDL שלו היו 100 מ"ג/ד"ל צריך לרדת ל-50 מ"ג/ד"ל, ומי שפיתח אוטם והיה עם ערך של 70 מ"ג/ד"ל צריך להגיע ל-35 מ"ג/ד"ל)
האיגוד האנדוקריני האמריקני ממליץ לחולים אלה להגיע לערכי מטרה של LDL נמוך מ-55 מ"ג/ד"ל.
ערך הכולסטרול הטוב (HDL) נחשב לתקין מעל 40 מ"ג/ד"ל בגברים ומעל 50 מ"ג/ד"ל בנשים.
טווח הנורמה של הטריגליצרידים בדם הינו פחות מ-150 מ"ג/ד"ל.
האם נכון כי כ-90% מהכולסטרול הזורם בדם הינו "הכולסטרול הרע"?
הכולסטרול איננו מסיס במים; ומכיוון שרוב הדם מימי, חלקיקי השומן המהווים את הכולסטרול נעים בזרם הדם המימי, בתוך ליפופרוטאינים - חלקיקים המהווים שילוב של חלבונים ושומנים במעטפת, שיכולה לנוע בדם וכך לשאת את שומני הדם.
חלקיקי הליפופרוטאינים נחלקים למספר סוגים - רובם חלקיקי LDL, הנושאים כ-90% מהכולסטרול. בכל רגע נתון, רוב חלקיקי הכולסטרול הנמצאים בדם הם חלקיקי ה-LDL ונהוג לכנותם "הכולסטרול הרע" מכיוון שפינוים איטי יותר ריכוזם בדם גבוה יותר.
לעומתם, חלקיקי ה-HDL נושאים את עודפי הכולסטרול מתאי הגוף, דרך מחזור הדם - בחזרה אל הכבד. לכן, נהוג לכנות אותם "הכולסטרול הטוב , כל חלקיק מכיל פחות כולסטרול ויותר חלבון וקצב הפינוי שלהם מהדם מהיר יותר.
טריגליצרידים - נוצרים בעיקר ממזון שאנו צורכים: פחמימות וסוכרים. לכן, בשונה מכולסטרול - ניתן להפחית כ-70% מערכי הטריגליצרידים, על ידי שינוי בתזונה.
מדוע "הכולסטרול הטוב" כבר איננו מהווה מטרה לטיפול?
רמות גבוהות של HDL - "הכולסטרול הטוב" - מקטינות את הסיכון למחלות לב וכלי דם.
יחד עם זאת, אם בעבר חשבו כי טיפול תרופתי להעלאת "הכולסטרול הטוב" חיוני למניעת תחלואה, כיום מייחסים פחות משמעות ל"כולסטרול טוב" כמטרה לטיפול; וגילו כי רק הפחתה ניכרת בערכי "הכולסטרול הרע", מורידה באופן משמעותי את הסיכון לתחלואה.
מדוע "הכולסטרול הרע" מהווה מטרת הטיפול בשומני הדם?
כאמור, רוב הכולסטרול הזורם בדם - באמצעות הליפופרוטאינים - הוא הכולסטרול "הרע". רובו מיוצר בגוף באופן עצמי, בעיקר בכבד (כולסטרול אנדוגני). לכן, הטיפול להפחתת רמות השומנים בדם הינו טיפול תרופתי לזירוז פינוי החלקיקים נושאי ה-LDL.
המחקרים מתייחסים לשלוש דרגות של הוכחה ליעילות הטיפול, בהפחתת רמות הכולסטרול:
שונות גנטית: ישנם אנשים עם רמות נמוכות יותר של הכולסטרול הכללי (בעיקר "הכולסטרול הרע") כבר מגיל לידה. מעקב על קרוב ל-200,000 איש, למשך 50 שנה, מצא כי לאנשים אלה יש סיכון הרבה יותר נמוך לפתח מחלה לבבית.
לעומת זאת, מי שנולד עם פגמים גנטיים הפוגעים ביכולת לפנות את "הכולסטרול הרע", כתוצאה מתפקוד לקוי של הקולטנים או חלבון ה-אפו B, הנקשר לקולטנים; או פעילות יתר של מעכבי pcsk9 הגורמים לפירוק הקולטנים - סובל מהיפרכולסטרולמיה משפחתית.
חולה עם היפרכולסטרולמיה משפחתית נזקק לטיפול תרופתי כבר בגיל צעיר, עקב סכנה מוגברת להתפתחות מחלת לב טרשתית מגיל צעיר.
מהו הקשר בין רמות הכולסטרול - לבין רמות הסיכון לתחלואה לבבית?
מחקרים תצפיתיים, במסגרתם בוצעו מעקבים אחרי אוכלוסיות לאורך 12 שנים (קרוב למיליון אנשים, במחקרים השונים) - מצאו מתאם בין רמות כולסטרול גבוהות, לבין סיכון לתחלואה קרדיווסקולארית.
מחקרים כפולי סמיות השוואתיים: מחקרים רחבי היקף, אשר בדקו השפעת טיפול תרופתי להפחתת כולסטרול, בין קבוצה שקיבלה טיפול לבין קבוצת בקרה ללא טיפול.
מחקרים אלה הוכיחו כי בקרב חולים שנכללו בקבוצות שקיבלו טיפול והצליחו להפחית את רמות הכולסטרול - נצפתה הפחתה משמעותית בתחלואה ובתמותה, על רקע אירועי לב וכלי דם, כולל גם אירועים מוחיים איסכמיים.
לא נצפה גבול תחתון של רמת כולסטרול - וככל שהייתה ירידה גדולה יותר, נצפתה הפחתה גדולה יותר בתחלואה ובתמותה. לא נצפתה עליה בתופעות לוואי אצל מי שהגיעו לרמות הנמוכות ביותר של הכולסטרול, בהשוואה לאלה שנותרו עם רמה גבוהה של כולסטרול.
ועתה, לשאלה המעסיקה רבים: טיפול תרופתי באמצעות סטטינים - בעד או נגד?
בשנים האחרונות, עולים מדי פעם גלים של מתנגדים לטיפול בסטטינים, להפחתת רמות הכולסטרול. בהקשר זה, חשוב לציין כי נעשו בעולם מחקרים רבים, בהשתתפות מאות אלפי אנשים אשר טופלו בסטטינים. המעקב אחר מצבם הבריאותי ופרופיל השומנים בדם - הוכיח יעילות גבוהה בהפחת הכולסטרול ומניעה משנית של אירועי לב חוזרים.
יתר על כן: הפסקת טיפול מכל סיבה שהיא העלתה את הסיכון לתחלואה ותמותה, בהשוואה למי שלא הפסיק את הטיפול.
הסטיגמה נגד הטיפול בסטטינים איננה מוצדקת; והשכיחות של תופעות הלוואי נמוכה הרבה יותר ממה שמפורסם על ידי המתנגדים. יתרה מכך: שילוב סטטינים שונים עם תרופות נוספות - מאפשרים להתאים את הטיפול טוב יותר לנתונים של כל מטופל. אם תרופה מסוימת פחות יעילה או גורמת לתופעות לוואי, יש לנו טווח רחב של אפשרויות בחירה.
מדובר באחת ממשפחות התרופות היעילות ביותר, בכלל; ובתחום מניעת מחלות לב וכלי דם, בפרט. פרסומים בלתי מבוססים גורמים למטופלים רבים להפסיק את הטיפול, בניגוד להמלצות הרופא המטפל ובכך, להגביר את הסיכון לאירוע לב או שבץ מוחי. כאמור, מחקרים רבים הוכיחו כי הטיפול בסטטינים מפחית בעשרות אחוזים את שעורי התחלואה והתמותה ממחלות לב, בקרב חולים בסיכון גבוה וגבוה מאד. לכן, אין "נגד" - כל מי שנמצא בסיכון צריך להיות מטופל!
מה בנוגע לתרופות נוספות?
תרופות המעכבות ספיגת כולסטרול ואו מלחי מרה: רסינים - כמו כולסטיד או כוליסטיראמין; אזטרול (גנרי: אזקור) והדור החדש של תרופות המעכבות את השפעת ה-9 PCSK על פירוק הקולטנים ל-LDL.
התרופות הללו אושרו בסל התרופות החדש ל-2018, לחולים בסיכון גבוה שהטיפול בתרופות האחרות באופן מרבי - לא הספיק להביא אותם לערכי המטרה.
במצבים מסוימים, ניתן לקבל את התרופות החדשות - באמצעות הביטוחים המשלימים, גם מעבר להתוויות בסל התרופות. לכל קופות החולים יש מערכי תמיכה לקבלת החלטות טיפוליות, תוך שימוש בתרופות החדשות על ידי רופאי המשפחה, הקרדיולוגים והמומחים שנקבעו על ידי קופות החולים, כמוסמכים לסייע באיזון היפרליפידמיה.
מהן מטרות הטיפול? מדוע הן שונות - בין חולה לחולה?
באופן כללי, המחקרים מצביעים על כך שטיפול בסטטינים מפחית באופן משמעותי את רמות הכולסטרול ואת הסיכון לתחלואה לבבית (כמובן, בהתאם למצבו הבריאותי של החולה).
כאשר קובעים את מטרת הטיפול בסטטינים, מביאים בחשבון גורמי סיכון נוספים, כגון: השמנה; עישון; סוכרת; יתר לחץ דם; מחלת כליות כרונית ואירוע לבבי בעבר.
לכן, מטרת הטיפול ורמות הכולסטרול אותן נשאף להשיג - הינן ספציפיות לכל חולה וחולה. לדוגמא: יכול להיות חולה עם רמות תקינות של כולסטרול, הסובל מטרשת עורקים מתקדמת. לעומת זאת, יכול להיות חולה עם ערכי כולסטרול גבוהים מאד, ללא מחלה טרשתית מתקדמת.
לכן, הטיפול ייקבע באופן אישי לכל חולה - בהתאם להנחיות ולשיקול הדעת של הרופא המטפל, תוך התייעצות עם מערכי התמיכה, שהוזכרו לעיל.
מה בנוגע לטיפול בטריגליצרידים?
ראשית, יש לציין כי כולסטרול גבוה הינו בעיה הרבה יותר נפוצה, מרמות גבוהות של טריגליצרידים. זאת, מכיוון שטריגליצרידים נוצרים בעיקר מעודף של סוכרים בגוף. לכן, ניתן להפחית את רמתם בכ-70% בעזרת שינוי תזונה, הכולל הפחתה בכמות הפחמימות, ויתור (עד כמה שניתן) על סוכר ומזונות המכילים סוכר (כגון: ממתקים, משקאות ממותקים, מאפים וכו').
במקום זאת, יש להעשיר את התפריט בדגים, ירקות וקטניות - ולהעדיף לחם מחיטה מלאה ואורז מלא. מטרת הטיפול התרופתי היא לזרז את פינוי החלקיקים הנושאים טריגליצרידים וחלקיקים הנושאים את "הכולסטרול הרע".
לסיכום: עודף שומנים בדם מעלה את הסיכון לתחלואה לבבית, מאחר שהוא נוטה לשקוע בדפנות העורקים ולגרום להיצרות העורקים הכליליים. הקפדה על אורח חיים בריא: תזונה מאוזנת, פעילות גופנית, הימנעות מעישון ומשקל תקין - מסייעים להפחית את גורמי הסיכון. יחד עם זאת, מכיוון שרוב הכולסטרול מיוצר בגופנו על ידי הכבד - רק טיפול תרופתי המיועד לזירוז פינוי חלקיקי הכולסטרול ה"רע" מסייע להפחית באופן משמעותי את רמות הכולסטרול ואת הסיכון לתחלואה לבבית. יעילות הטיפול גבוהה מאד, גם במניעת אירועי לב חוזרים.
כיום, עם מגוון התרופות הקיים, ניתן להתאים את התרופה למצבו של החולה; ובכך, להגביר את יעילות התרופה ולהפחית את הסיכוי לתופעות לוואי. במקרים בהם הרמות הגבוהות של שומני הדם גרמו להצטברות של רובד טרשתי מתקדם בעורקים, ניתן לטפל באמצעות צנתור, על מנת למנוע חסימה של העורקים ומצבים מסכני חיים, כגון: התקף לב או שבץ מוחי.
ד"ר דב גביש הוא מנהל מחלקה פנימית א' במרכז הרפואי וולפסון; מזכיר החוג לקרדיולוגיה בקהילה, במסגרת האיגוד הקרדיולוגי הישראלי.
סייעה בהכנת הכתבה: שירלי שני, כתבת Zap Doctors.
בואו לדבר על זה בפורום קרדיולוגיה.
