בצקת ברשתית העין: גורמים חדשים
בביה"ח הלל יפה איבחנו לראשונה בעולם, את הגורמים השכיחים להיווצרות בצקת ברשתית כתוצאה מסוכרת. תגלית זו מעלה משמעותית את הדיוק בהתאמת הטיפול לחולה
הסיבה העיקרית לירידה ניכרת בראייה של חולי סוכרת היא הצטברות נוזלים במרכז הראייה שברשתית, ובשפה מקצועית - "בצקת המקולה" (תמונות 1,2). הבצקת נגרמת עקב דלף של נוזלים מכלי הדם הפגועים שברשתית הסוכרתית. כ-10 עד 15 שנה לאחר הופעת מחלת הסוכרת, מפתחים 15% מהחולים בצקת במרכז הראייה שברשתית. בחולי הסוכרת הקשים יכולה שכיחות הופעת הבצקת להגיע ל-60% מהמקרים.
הסימן הראשון להיווצרות הבצקת הוא ירידה בראייה. ככל שתימשך הבצקת ותגדל צפויה החמרה בירידה בראייה, החמרה שתחילה היא הפיכה ובהמשך היא יכולה להתקדם ולהפוך לבלתי-הפיכה.
הבצקת המקולרית נחלקת לשני סוגים, בצקת מקומית ובצקת נרחבת ("דיפוזית"),ולכל סוג יש להתאים את הטיפול היעיל ביותר. הטיפול בבצקת מקומית הוא טיפול בלייזר, טיפול שנחשב מוצלח. הטיפול בבצקת הנרחבת קשה יותר, ונעשה בשלוש דרכים:
1. טיפול בלייזר, טיפול שלו פחות מ-15% אחוזי הצלחה;
2. טיפול באמצעות הזרקות תכופות וחוזרות של תרופות שונות לתוך הזגוגית, טיפול שלו הצלחה חלקית וזמנית בדרך כלל;
3. ניתוחי זגוגית-רשתית.

כמו בכל מחלה, גם כאן החשיבות העליונה והעיקרית להצלחת הטיפול היא אבחון הגורם לבצקת והתאמת הטיפול הטוב ביותר. במחקרים שערכנו במחלקת העיניים בבית-החולים "הלל יפה" בחדרה, שנערכו בעזרת ציוד הדמיה OCT תלת-ממדי מתקדם ביותר ובשיטות חדשניות, גילינו גורמים חדשים ושכיחים להיווצרות הבצקת הדיפוזית בחולי סוכרת.
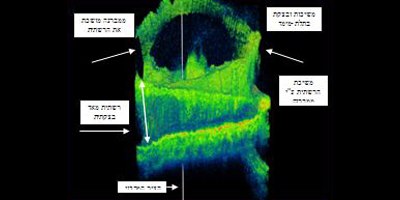
המחקרים, שתוצאותיהם התפרסמו בעיתונות המקצועית באנגליה ובארצות הברית, העלו כי הבצקת הדיפוזית הסוכרתית יכולה להיגרם ביותר מ-50% מהמקרים בעקבות משיכת הרשתית על ידי צלקות או קרומים בזגוגית הצמודים אליה (תמונה 3). התברר כי מוקד המשיכה נמצא במקרים רבים מחוץ למרכז המקולה. המשיכה קורית כתוצאה מתהליכי מחלת הסוכרת ברשתית ובזגוגית, הגורמים להיפרדות מוקדמת ולכן בלתי-שלמה בין שתי רקמות אלה. חלק מקרומי הזגוגית שנותרים צמודים לרשתית מושכים אותה.
כך, כדי להצליח בטיפול בלייזר לבצקת המקולה יש צורך לשלול משיכת רשתית, אך גם יש צורך בתנאים מוגדרים נוספים, כגון קיום של כלי-דם קטנים (קפילרות) בכמות ובפיזור הנכון במרכז הראייה, ועוד.
בזכות אבחון המשיכות מחוץ למרכז המקולה וביכולת לדייק בבחירת הטיפול, מצאנו במחקר ראשוני מסוגו הצלחה גבוהה של למעלה מ-70% מהעיניים בטיפול בלייזר למקולה בתנאים המתאימים, לאחר כ-12 חודשי מעקב. זאת, כאמור, בניגוד לאחוזי הצלחה של כ-15% כשהטיפול בלייזר ניתן היה לכל מקרי הבצקת הדיפוזית הסוכרתית.
המסקנה החשובה ממחקרינו היא, אם כך, שכאשר מתקיימים התנאים המתאימים ברשתית, יש לשקול לטפל תחילה בבצקת הדיפוזית באמצעות לייזר, ולצפות לאחוזי הצלחה גבוהים.
יש לציין כי ברחבי העולם נעשו בשנים האחרונות מחקרים רבים במאות חולים על אפשרות עדיפות הטיפול בתרופות שונות המוזרקות לעין לעומת הטיפול בלייזר. אולם, ברוב המחקרים האלו ניתן הטיפול בלייזר לכל מקרי הבצקת. מאידך, ממחקרינו עולה כי אבחון של משיכות הרשתית מחוץ למרכז המקולה, שנעשה בעזרת OCT הכשיר לכך, ואבחון התנאים הנוספים להצלחת הטיפול בלייזר, שיפר מאד את תוצאות הטיפול בבצקת, ולאורך זמן, והפחית משמעותית את הצורך השכיח בזריקות.
מהמחקרים שביצענו עולה כי אבחון מדויק וטיפול בתנאים מאוד ברורים עתיד לשפר באחוזים גבוהים את תוצאות הטיפול בלייזר לבצקת המקולה הסוכרתית הדיפוזית. בתנאים אלה הטיפול גם יעיל לאורך זמן, ויכול לחסוך מהמטופלים זריקות רבות ותכופות לעין.
פרופ' אבינועם אופיר הוא מנהל יחידת העיניים בבית החולים "הלל-יפה" בחדרה
בואו לדבר על זה בפורום מחלות רשתית ורטינופטיה סוכרתית - בניהול העמותה לחקר בריאות העין.
