פגים: המאבק לצמצום התמותה
כשל בטיפול בפגים בישראל: שיעור תמותת הפגים גבוה פי 1.5-2 ממדינות המערב. האם התוכנית "לגעת באפס" אכן תטפל בתופעה הכאובה?
פגות (Preterm birth) היא תוצאה של לידה שהתרחשה טרם המועד. על פי הספרות הרפואית, פג הוא מי שנולד טרם מלאו להריון 36 שבועות ושישה ימים. לידה יום לאחר מועד זה, קרי בתחילת השבוע ה-37, היא לידה שמועדה תקין. כיום, גבול החיות של עובר נע בין השבועות 22-24. חשוב להבהיר כי הפגות לא קשורה בהכרח במשקל לידה נמוך אלא אך ורק בשבוע ההריון בו התרחשה הלידה. כך, למשל, בשבוע ה-38 להריון, יכול להיוולד יילוד שמשקלו 1.800 ק"ג בלבד, בשל שלייה לא מתפקדת; ולעומתו עלול להיוולד לאם סוכרתית פג בשבוע ה-36, שמשקלו 3.500 ק"ג!
בדומה לעולם, שכיחות הפגות בישראל נותרה קבועה וללא שינוי במאה השנים האחרונות; ושיעורה הוא 8%-10% המשוערכים ב-14,000-15,000 לידות חי, מכלל 180,000 לידות החי המתרחשות בישראל מדי שנה (מספר הלידות האבסולוטי משתנה בהתאם לעלייה במספר הלידות מדי שנה, המוערכת ב-2%-3%).
ככל שמועד הלידה מוקדם יותר, כך עולה היקף התחלואה ביילוד הפג. בהתאם לכך, אין להשוות בין בריאותו ואיכות חייו של פג שנולד בשבוע ה-26, לבריאותו ואיכות חייו של פג שנולד בשבוע ה-36.
הטיפול בפגים השתכלל והשתפר מאוד בעולם ב-100 השנים האחרונות, אך עדיין הטיפול המאתגר ביותר הוא בפגים הנולדים במשקל לידה נמוך מאוד, מתחת ל-1.5 ק"ג (בדרך כלל, מתחת לשבוע ה-29-31). ישנם דיווחים על פגים שנולדו במשקל 500 גרם ואף פחות, שהוא קצהו התחתון של גבול החיות (לרוב בשבועות 22-24). לפני 30 שנה, גבול החיות היה גבוה יותר. 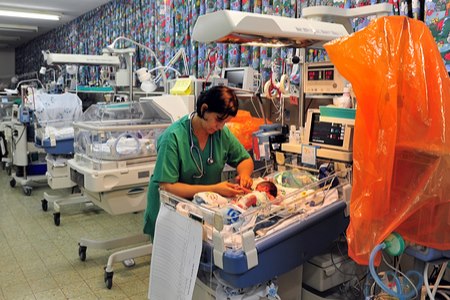
מהן דרגות הפגות הקיימות?
ניתן להצביע על שלוש דרגות פגות עיקריות:
דרגה חמורה: פגים שמועד לידתם מתחת לשבוע ה-28 ומשקלם מתחת ל-1.5 ק"ג.
דרגה בינונית: פגים שנולדו בין השבועות 28-32 (כולל).
דרגה קלה: פגים שנולדו בין השבועות 33-36 (כולל).
מהם גורמי הסיכון העיקריים ללידת פגים?
הסיבה העיקרית ללידת פגים אינה ידועה ובכל זאת, בספרות ידועים מספר גורמים ללידות מוקדמות. אלה גורמי הסיכון העיקריים:
הריון מרובה עוברים.
טיפולי פוריות.
מבנה אנטומי לא תקין של הרחם.
סיפור משפחתי קודם של יילוד פג, לאותה האם.
אי ספיקה של צוואר הרחם (כשצוואר הרחם קצר ואינו מעובה דיו).
ניתן לציין מספר גורמים, נדירים יחסית, העלולים לגרום ללידה מוקדמת כגון: טראומה או חבלה באישה הרה ומצבים המאלצים הקדמה יזומה של הלידה (למשל, מצב של פיגור משמעותי בגדילה תוך רחמית של העובר עקב אי ספיקת שילייה). במקרה זה יוחלט באופן יזום על סיום ההריון מוקדם מהנדרש; וזאת על אף העובדה שהאינקובטור הטוב ביותר לעובר המתפתח הוא רחמה של האם.
מהן התחלואות העיקריות המאפיינות פגים?
פגות מלווה במגוון רחב של תחלואות. נציין את השכיחות שבהן:
1. זיהומים נרכשים: פגים סובלים ממנגנון חיסוני שאינו בשל דיו ואינם יודעים כיצד להתגונן ממחוללי המחלות השונים; הפגים לרוב מונשמים - ומוחדרים אל גופם עירויים וצינורות (שהם בבחינת גוף זר, המושך אליו חיידקים). בנוסף, יש לציין את עורם הדקיק, הנוטה להיפצע בקלות. די בעובדה שהם שוהים בבית החולים, הרווי בחיידקים - כדי לחשוף אותם לזיהומים שונים. הפגים, מלכתחילה, נחשבים כקבוצת סיכון המועדת לסבול מזיהומים. שכיחות הזיהומים בישראל בקרב פגים גדולה פי 2 עד פי 4, יותר מאשר בשאר מדינות המערב. בישראל, 1 מכל 4 או חמישה פגים שמשקלם פחות מ-1.5 ק"ג יידבק בזיהום נרכש בדם. על אף שמדובר בשיפור, בהשוואה לעשור הקודם בו שכיחות הזיהום בפגים אלה הייתה 1 מתוך 3, הרי שהפער בהשוואה לשכיחות הזיהומים בפגים במערב, לא רק שלא צומצם אלא אף גדל!
2. דימומים תוך-מוחיים: כלי הדם שבמוחם של הפגים אינם מפותחים ובעלי דופן דקיקה - כך שיכולתם להגיב לשינויים בלחצי דם או לשינויים במצבי סטרס (stress), מוגבלת ביותר בהשוואה לזו של יילוד בשל. שכיחות הדימומים המוחיים, עם תחלואה נלווית של CP (שיתוק מוחין) בקרב פגים בארץ גדולה פי שניים, בהשוואה למדינות המערב.
3. RDS, בעיות נשימה: על רקע הריאות שאינן מפותחות בפגים, קיים חוסר בסורפקטנט, שאינו מיוצר בפגים בכמויות מספקות, וכתוצאה מחוסר זה בועיות הריאה של הפגים במצב של תמט. במקרה זה, הטיפול הוא מתן סורפקטנט ישירות לקנה הנשימה ותמיכה נשימתית, בהתאם לחומרת המחלה בפג. במצבי תחלואה חמורים, יהיה צורך בהנשמה מלאה ואילו במצב הקל ביותר, התמיכה תהיה בעזרת נחירונים או במידת הצורך, מסיכה שמזרימה אוויר מועשר בחמצן ישירות לנחירי היילוד.
4. דוקטוס ארטריאוזוס: זהו מצב בו כלי הדם העוברי, שבחיים העובריים מאפשר מעקף של הריאות, נשאר פתוח לאחר הלידה במקום להיסגר מיד לאחר הלידה, כפי שקורה לאחר לידת ילוד בשל. כתוצאה מכך עלולה להיגרם הצפה של הריאות עד כדי בצקת ריאות.
5. מערכת עיכול לא מפותחת: לפיכך הפגים לא יכולים לקבל הזנה דרך הפה, אלא באמצעות זונדה, או הזנת על שהיא הזנה תוך ורידית (TPN). מחלה נוספת בדרכי העיכול בפגים נקראת 'מחלת נמקית של המעי', NEC (Necrotizing Enterocolitis). המחלה נפוצה בקרב 3%-9% מהפגים במשקל לידה נמוך מאוד, ושכיחותה גבוהה יותר בפגים הניזונים מתרכובת מזון (תחליף חלב-אם) ולא מחלב-אם. מחלה זו מעמידה את הפגים החולים בה בסכנת מוות. חלב-אם הוא לא רק מזון, אלא גם תרופה עבור הפגים וביכולתו להגן עליהם מפני המחלה קשה זו. לצערנו, במדינת ישראל האם הביולוגית היא המקור היחיד לחלב-אם, לעומת ארה"ב ואירופה - שם נהנים מקיומו של בנק לחלב-אם, המבוסס על תרומות חלב-אם. אנו פועלים יחד עם גופים נוספים להקמתו של בנק לחלב-אם בישראל.
פגים עלולים לסבול גם מצהבת, מבעיות בכליות, במערכת הראייה, בשמיעה, בעור, במערכת העצבים ועוד. 
מהן דרכי האבחון הנהוגות בפגים?
פגים, בהתאם לשבוע ההריון שבו נולדו, עוברים במהלך אשפוזם בדיקות שונות לבדיקת בשלותן של מערכות גופם השונות ולאבחון מחלות ובעיות. כך למשל, נערכת בדיקת סונאר מוח לשלילת דימום במוח, נערכת בדיקת קרקעית העין להערכת שגשוג תקין של כלי הדם בקרקעית העין ובדיקת אקו-לב, לבדיקת סגירת כלי הדם דוקטוס ארטריאוזוס. כאשר יש אינדיקציות למחלות נוספות כגון זיהומים, נערכות גם בדיקות דם ומעבדה שונות, בהתאם לצורך.
במה כרוך הטיפול המורכב בתחלואת הפגים?
הטיפול המאתגר ביותר הוא בעיקר בפגים במשקל לידה נמוך מאד, שמספרם בישראל נאמד בכ-1,500 מקרים מדי שנה. הפגים מטופלים ב-26 פגיות ברחבי הארץ, המאוישות על ידי 120 רופאים (מומחים ומתמחים) ובמספר אחיות זעום המונה 800 אחיות בלבד! פגים אלה זקוקים לטיפול נמרץ הכולל אינקובטור, הנשמה, הזנה לתוך הווריד, טיפולים לייצוב לחצי הדם ועוד. טיפולים אלו מחייבים כוח אדם, תשתיות ואמצעים של יחידת טיפול נמרץ לכל דבר, אך עד לרגע זה הפגיות אינן מתוקצבות ומתוקננות ככאלה.
סך כל התמותה בפגים, שמשקל הלידה שלהם מתחת ל-1.5 ק"ג עומד על 15%. בפגים במשקל לידה מתחת ל-1 ק"ג או בפגים מתחת לשבוע 26-27, התמותה גבוהה יותר והיא פי 1.5 עד פי 2 יותר מאשר במדינות המערב. ניתן לומר בפירוש ששיעורי התמותה והתחלואה בפגים שנולדים בטווח של 22-25 שבועות טעונים שיפור. אכן, המעקב הפרנטלי (במהלך ההריון ולפני הלידה) השתפר מאוד וישראל מובילה במעקב הריון באולטרסאונד - ואכן, בהתאם לכך מתאפשר מתן טיפול טוב יותר בפגים מאשר בעבר. כאשר אישה הרה נמצאת בסיכון ללידת פג היא מאושפזת ביחידה להריון בסיכון, או שעליה להגיע למעקבי ניטור תכופים, בהתאם למצבה הרפואי. למרות זאת, עובדה זו לכשעצמה לא הורידה את שיעור הפגות בארץ; אך שיפרה, כאמור לעיל, את הטיפול בפגים.
כיצד ניתן להסביר את שיעור התמותה הגבוה יחסית בקרב פגים קטנים מאד בישראל?
אכן, ניתן לתהות בצדק, כיצד למרות ההתמחות הטובה, הידע והטכנולוגיה הקיימים בארץ, אנו רואים בכל זאת תחלואה ותמותה של פגים - בהיקף נרחב יותר בהשוואה לעולם המערבי? להלן הסיבות העיקריות:
1. מחסור בכוח אדם: אין כוח אדם מקצועי, בהיקף הנדרש לטיפול אופטימלי בפגים. לצערי, כאשר נחתם ההסכם הקיבוצי עם האחיות ב-1996, לא התייחסו למיטת פג כמיטת טיפול נמרץ, לכל דבר - ולכן נוצר העיוות בהקצאת תקני האחיות והרופאים במדינת ישראל מחסור של למעלה מ-400 תקני אחיות ו-75 תקני רופאים. במקום שתהיה אחות אחת, לכל 1-2 פגים לכל היותר, ישנה אחות לכל 4-8 מיטות פגים, וזה משפיע לרעה על איכות הטיפול. האחיות אינן מסוגלות לתכנן את הטיפול הרפואי ולעמוד בו, הן זמינות פחות, והסכנה להעברה צולבת של זיהומים מילוד לילוד גדולה יותר. כמו כן, הפגים נהנים הרבה פחות מגישה טיפולית עדינה ותומכת, כראוי לתינוקות שבריריים כאלה.
2. מחסור באחיות מומחיות בטיפול בפגים: כמו גם בפיזיותרפיסטים, מומחי תזונה, ריפוי בעיסוק, מחסור ברוקחים ייעודיים לפגייה ובמקצוע המרפא הנשימתי - שקיים בכל פגייה בארה"ב; ואצלנו אינו קיים כלל וכלל.
3. מחסור במבנים: הפגיות צפופות מאוד; וגם זה גורם להדבקה מפג לפג של חיידקים, חלקם עמידים.
4. אי הקפדה על נהלים ופרוטוקולים: בארה"ב ובאירופה קיימת הקפדה יתרה, כמתבקש, בנושא של היגיינת ידיים ובביצוע פעולות רפואיות באופן הבטיחותי ביותר. בהקשר זה, יש להקפיד על קביעת מדיניות ופרוטוקולים מקצועיים ולוודא את יישומם, באמצעות הגברת מודעות ומחויבות הצוות והגברת תצפיות על הצוות המטפל ומתן משובים יעילים.
מה עוד ניתן לעשות, כדי לשפר ולצמצם את תחלואת הפגים?
אחד הנושאים הקריטיים הוא סוגיית הזיהומים בחיידקים עמידים בקרב פגים. בהקשר זה, יש להחדיר את המודעות לשימוש מושכל באנטיביוטיקה ולא לתת אנטיביוטיקה שלא לצורך. עוד ניתן להזכיר את התוכנית הלאומית "לגעת באפס", במסגרתה הוקם מסד נתונים, שאליו נאספים הנתונים הקשורים בזיהומים בדם ברוב מוחלט של הפגיות בארץ. על בסיס נתונים אלו מתקיימות שיחות ועידה טלפוניות בין הפגיות, סדנאות משותפות; ולאחרונה נערך סיור בפגיות בארה"ב, בהרכב משולב של נאונטולוגים, אחיות ורופא מומחה - למניעת זיהומים. כל זאת, במטרה להוריד את שיעור הזיהומים הנרכשים בדם כחלק מהתהליך של שיפור איכות מובנה ובשיתוף הפעולה בין הפגיות, הרופאים והאחיות. אט אט ניכרים ניצני הפירות של התוכנית.
לפני כשלוש שנים, משרד הבריאות הבין את מצוקת הפגיות ויחד עם האיגוד הישראלי לנאונטולוגיה, התווה את "מודל התמריצים" הממליץ על הסטנדרטים הנדרשים בפגיות מבחינת תשתיות הבינוי, כוח האדם והסל הטכנולוגי בכל מרכז רפואי בו קיימת פגייה. כדי לגרום להנהלות המרכזים הרפואיים לעמוד בסטנדרטים אלה, משרד הבריאות מבצע החל משנת 2014 בקרה, ונותן ציון לפגיות. אותם בתי החולים שהפגיות שלהם מדורגות בחציון העליון, זוכות לתשלום כספי נדיב. מודל התמריצים הזה הוכיח את עצמו יפה עד כה וניכר בהשקעה הגדלה בתשתיות המבניות; אבל לצערנו, ניכר פחות בסוגיית המחסור באחיות. לאחרונה, הוכנסו למודל התמריצים מדדי-איכות הבוחנים את שיעור זיהומים, שיעור פגים הניזונים מחלב-אם ועוד. אני מקווה שמודל התמריצים יביא לשיפור בכוח האדם, בתשתיות ובאיכות הטיפול למען הילודים והפגים בישראל.
ד"ר שמואל צנגן הוא מנהל מחלקת פגים ויילודים בבית חולים ברזילי, יו"ר האיגוד הישראלי לניאונטולוגיה.
סייעה בהכנת הכתבה: מארי-רוז גוטמן, כתבת zap doctors.
בואו לדבר על זה בפורום הורים לפגים ולתינוקות.
